19-letni mężczyzna zgłosił się do swojego lekarza na początku listopada z powodu owrzodzenia na bocznej powierzchni języka. Nie palił tytoniu, nie pił alkoholu. Wydawało się, że nie należy do grupy ryzyka chorób nowotworowych. Lekarz dentysta podjął decyzję o kontroli zmiany przed końcem roku. Do tego czasu owrzodzenie powiększyło się. Kiedy wreszcie w styczniu przeprowadzono biopsję, badanie wykazało obecność inwazyjnego raka kolczystokomórkowego.
Wg American Cancer Society co godzinę 1 z mieszkańców Ameryki umiera z powodu raka jamy ustnej i gardła. W 2008 r. choroba ta była w USA przyczyną 7.590 zgonów. Nie rozpoznany odpowiednio wcześnie nowotwór jamy ustnej powoduje ogromne zniszczenia w organizmie, ponieważ nawet jeśli chory przeżyje, często traci możliwość jedzenia, mówienia i odczuwania smaku.
Lekarze dentyści często nie rozpoznają zmian nowotworowych do chwili, kiedy dochodzi już do jego inwazji w głąb tkanek, ponieważ objawy choroby mogą przypominać typowe zmiany pochodzenia urazowego, zakaźnego lub immunologicznego. Jeśli rak jamy ustnej zostanie odpowiednio wcześnie zdiagnozowany, może być całkowicie uleczalny. Rozpoznanie na etapie dopiero rozwijającej się zmiany niekiedy umożliwia nawet niedopuszczenie do powstania raka.
Badanie przesiewowe w kierunku chorób nowotworowych obejmuje badanie wzrokowe i palpacyjne szyi, owłosionej skóry głowy oraz twarzy, a także jamy ustnej i gardła. Ok. 2/3 wszystkich przypadków raka jamy ustnej rozpoczyna się na brzusznej lub bocznej powierzchni języka albo w dnie jamy ustnej. Do innych często zajętych miejsc należą okolica trójkąta zatrzonowcowego, łuki podniebienne, podniebienie miękkie i część ustna gardła. Lekarz dentysta powinien uważnie badać boczne powierzchnie języka, wysuwając go przez gazik, a także oceniać dno jamy ustnej, prosząc pacjenta o dotknięcie językiem do podniebienia.
Powszechny problem stanowią pacjenci z silnym odruchem wymiotnym, jednak badanie tej trudnej okolicy jest najważniejszą czynnością, jaką należy wykonać. Lekarz powinien rutynowo u każdego pacjenta uciskać język i badać podniebienie miękkie i ustną część gardła. Nawet odruch wymiotny daje przez chwilę możliwość zobaczenia części ustnej gardła i podniebienia miękkiego.
W ostatnich latach wzrosła częstość rozpoznawania raka kolczystokomórkowego podstawy języka i migdałków związanego z infekcją ludzkim wirusem brodawczaka (Human Papillomavirus – HPV) u młodych pacjentów. Zjawisko to wiąże się z coraz częstszym występowaniem infekcji wirusem HPV u młodych dorosłych aktywnych seksualnie. Najważniejszymi czynnikami ryzyka raka jamy ustnej pozostaje mimo wszystko palenie tytoniu i picie alkoholu.
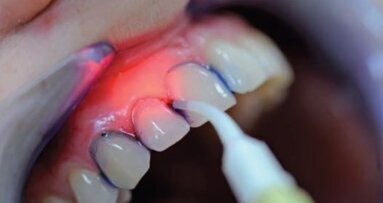
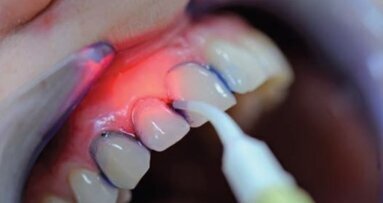
Rak kolczystokomórkowy powierzchownej błony śluzowej stanowi ok. 90% złośliwych nowotworów w obrębie jamy ustnej i gardła. Zmiany przednowotworowe na błonie śluzowej mają często białe zabarwienie i lekko nierówną powierzchnię. Białe zmiany o nieznanym pochodzeniu określa się mianem leukoplakii. Zmiany podobne do przedstawionych na rycinie 1 wydają się nierówne, ponieważ proliferujący nabłonek fałduje się na powierzchni. Jednocześnie pogrubiona warstwa nabłonka maskuje czerwony kolor leżących poniżej naczyń krwionośnych.
Zmiany nowotworowe tkanek powierzchownych mają często kolor czerwony i są przerosłe. Czerwone zmiany o nieznanym pochodzeniu określa się mianem erytroplakii. Biopsja niewyjaśnionych zmian czerwonych częściej wykazuje obecność nowotworu złośliwego w porównaniu ze zmianami białymi. Dzieje się tak dlatego, że rosnący nowotwór złośliwy powoduje stan zapalny i uwalnianie cząsteczek stymulujących powstawanie nowych naczyń krwionośnych. Jednak zarówno zmiany czerwone, jak i białe mogą stanowić objaw nowotworu. Nowotwory złośliwe mogą powodować samoistny ból lub parestezje. Ogólna zasada mówi, że niewyjaśniona zmiana czerwona, biała albo wrzodziejąca, która utrzymuje się przez więcej niż 10 dni powinna być poddana biopsji.
Przez lata trwała gorąca debata na temat charakteru przednowotworowego liszaja płaskiego i zmian lichenoidalnych. Obecnie wiadomo, że istnieje kilka różnych stanów chorobowych, objawiających się klinicznie w postaci typowego obrazu siateczki białych linii na czerwonym tle oraz wykazujących w badaniu mikroskopowym obecność gęstego nacieku z limfocytów T wzdłuż błony podstawnej. Prawdopodobnie ryzyko rozwoju raka kolczystokomórkowego jest różne dla różnych zmian o charakterze lichenoidalnym, np. reakcja lichenoidalna wywołana przez leki stanowi odpowiedź na preparaty stosowane ogólnoustrojowo i ustępuje po wycofaniu danego leku. Reakcja lichenoidalna może być także skutkiem kontaktu z materiałem uczulającym u osoby wrażliwej na dany alergen, np. metal. Może też powstawać z innych przyczyn.
W piśmiennictwie można znaleźć wiele doniesień dotyczących rozwoju raka u pacjentów, u których postawiono wcześniej rozpoznanie liszaja płaskiego. Niektóre analizy retrospektywne wykazały jednak nieprawidłowość postawionego wcześniej na podstawie badania klinicznego lub nawet badania histopatologicznego rozpoznania liszaja płaskiego. Przypadki sugerujące transformację nowotworową zmian liszaja płaskiego (oral lichen planus – OLP) mogą w rzeczywistości oznaczać „czerwone i białe zmiany, które od początku miały charakter dysplastyczny, ale klinicznie i histopatologicznie przypominały OLP”.
Zmiany brodawkujące, przypominające narośle, także mogą zmylić lekarza dentystę. Wiele chorób objawiających się w ten sposób jest wywołanych infekcją HPV. Do łagodnych zmian reprezentujących tę grupę należą brodawki zwykłe, które u większości pacjentów mają charakter samoograniczający się oraz kłykciny kończyste (brodawki weneryczne),które u pacjentów poddawanych immunosupresji mogą ulegać znacznemu rozprzestrzenianiu. Do tej grupy zaliczamy także zmiany przednowotworowe oraz nowotwory złośliwe. Leukoplakia brodawkująca (proliferative verrucous leukoplakia – PVL) to wieloogniskowa choroba związana z powstawaniem brodawek, które w znaczącym odsetku ulegają ostatecznie przejściu w raka. Rak brodawkujący przybiera postać dużej, brodawkowatej zmiany, która powoli nacieka inne tkanki, ale może ulec przemianie w raka kolczystokomórkowego.
W ostatnich 10 latach na rynku pojawiło się kilka rozwiązań do stosowania przy fotelu pacjenta, które mają ułatwić lekarzom dentystom wczesne wykrywanie raka. Opierają się one na wybarwianiu błękitem toluidyny, odbijaniu światła przez tkanki, zjawisku fluorescencji oraz biopsji szczoteczkowej. Choć towarzyszą im atrakcyjne kampanie reklamowe, a same techniki są wygodne w stosowaniu, nie ma jak dotąd wyników rygorystycznych analiz grupy Cochrane, które mogłyby potwierdzić, że metody te ułatwiają lub w ogóle umożliwiają wczesne rozpoznawanie raka w populacji ogólnej. Nawet programy wzrokowego badania przesiewowego nie zostały poddane badaniom potwierdzającym ich przydatność w zmniejszaniu liczby osób umierających z powodu raka. Dlatego w tym zakresie konieczne są dalsze analizy.
Dentysta ma jednak do dyspozycji inne, bardzo przydatne narzędzie, tzn. biopsję, która jest nadal jedyną techniką pozwalającą na jednoznaczne rozpoznanie nowotworu jamy ustnej. W połączeniu ze szczegółowym wywiadem medycznym oraz dokładnym badaniem głowy i szyi metoda ta pozwala lekarzowi z możliwie największą pewnością diagnozować zmiany w obrębie jamy ustnej.
Biopsja to pobranie tkanki od żyjącego człowieka w celach diagnostycznych. Niezależnie od tego, czy lekarz użyje skalpela, nożyczek chirurgicznych, czy nakłuwacza chirurgicznego, celem biopsji jest pobranie próbki materiału reprezentacyjnej dla całej zmiany i zabezpieczenie jej na czas transportu do laboratorium histopatologicznego. W laboratorium próbkę poddaje się obróbce na szkiełku i ocenia pod mikroskopem. Wynik badania histopatologicznego gotowy jest zwykle nie później niż w ciągu 7 dni.
American Academy of Oral and Maxillofacial Pathology zaleca, aby wszystkie tkanki usuwane z jamy ustnej ze wskazań estetycznych lub czynnościowych były wysyłane do histopatologa specjalizującego się w obszarze jamy ustnej, tak jak tkanki pozyskane drogą biopsji – chyba, że są wycinane w efekcie rutynowego zabiegu, takiego jak gingiwektomia. Badanie histopatologiczne jest zwykle refundowane przez płatnika. Tkanki pobrane przez dentystę mogą być także wysyłane do histopatologów nie specjalizujących się w obszarze jamy ustnej. Za specjalistę w tej dziedzinie uważa się lekarza, który po ukończeniu studiów stomatologicznych odbył co najmniej 3-letnie specjalistyczne szkolenie i bardzo dobrze orientuje się w chorobach błony śluzowej jamy ustnej.
Dokładne rutynowe badanie każdego pacjenta pod kątem objawów nowotworu głowy i szyi oraz wykonywanie biopsji i badania histopatologicznego każdej potencjalnie podejrzanej zmiany, która utrzymuje się dłużej niż 10 dni może pozwolić dentystom ratować ludzkie życie.
Pomimo postępów w badaniach i leczeniu chorób przyzębia, pozostają one rosnącym problemem zdrowotnym na całym świecie. Naukowcy z Regenstrief ...
W ostatnich latach miał miejsce gwałtowny rozwój stomatologii laserowej. Obecnie zastosowanie urządzeń laserowych znacząco zwiększa ...
W ostatnich latach miał miejsce gwałtowny rozwój stomatologii laserowej. Obecnie zastosowanie urządzeń laserowych znacząco zwiększa ...
„How to...” to najnowsza strategia komunikacyjna firmy Kerr, której celem jest ułatwianie dentystom codziennej pracy poprzez wskazywanie...
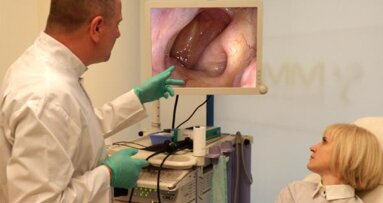
Co roku u blisko 4 000 Polaków diagnozuje się nowotwory górnych dróg oddechowych. Choroba ta może dotyczyć zarówno palaczy, ...
Twoja praca wymaga publicznych wystąpień? Prowadzisz zajęcia lub planujesz dopiero zostać wykładowcą? Zależy Ci na tym, aby profesjonalnie ...
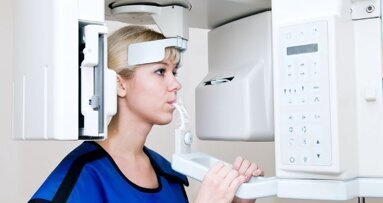
Rynek diagnostyki obrazowej osiągnie do końca br. wartość 882 mln zł. W latach 2012-2014 sprzedaż w analizowanym segmencie będzie rosła o 14% (CAGR ...
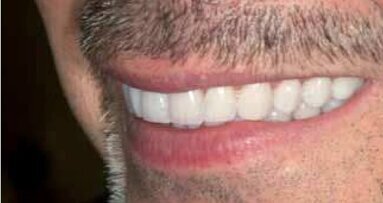
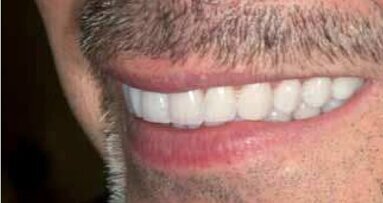
Pacjent zgłosił się do leczenia z powodu pogorszenia estetyki uśmiechu. Zauważył stopniowy ubytek długości zębów siecznych, co odbierał ...
Pacjent zgłosił się do leczenia z powodu pogorszenia estetyki uśmiechu. Zauważył stopniowy ubytek długości zębów siecznych, co odbierał ...
W krajach zachodnich, takich jak Wielka Brytania, od 10-20% nastolatków korzysta z różnych form leczenia ortodontycznego. Niedawna analiza ...
Webinarium na żywo
wto. 19 maja 2026
5:00 (CET) Warsaw
Webinarium na żywo
wto. 19 maja 2026
7:00 (CET) Warsaw
Prof. Dr. med. dent. Ivo Krejci
Webinarium na żywo
śro. 20 maja 2026
1:00 (CET) Warsaw
Dr. Graham Carmichael BDSc (Hons), DClinDent (Pros), FRACDS, Dr. Robert Gottlander DDS
Webinarium na żywo
śro. 20 maja 2026
3:00 (CET) Warsaw
Webinarium na żywo
śro. 20 maja 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 20 maja 2026
7:00 (CET) Warsaw
Prof. Dr. med. dent. Tim Joda PhD, MSc, eMBA
Webinarium na żywo
czw. 21 maja 2026
6:00 (CET) Warsaw
Dr. Leonardo Muniz DDS, MSC



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East













































To post a reply please login or register