Autorzy przedstawiają przypadki pacjentów z bardzo zaawansowanym poziomym zanikiem kości szczęki i żuchwy. Na podstawie szczegółowej analizy radiologiczno-klinicznej zaplanowano i wykonano zabiegi implantacji minimalnie inwazyjnej z natychmiastowym obciążeniem bez wcześniejszych dodatkowych zabiegów osteoregeneracyjnych, redukując do minimum czas rehabilitacji pacjentów. Braki zębów rozwiązano w oparciu o wszczepy igłowe i śruby bikortykalne. Pomimo upływu czasu od wynalezienia zastosowanych wszczepów, przedstawiona metoda implantacji w pełni odpowiada wymogom implantologii XXI w.
Utrata zębów, zwłaszcza w okresie młodocianym, prowadzi w przyszłości do zaniku tkanki kostnej tak w szczęce, jak i w żuchwie. Bezpośrednim następstwem braku zębów jest utrata estetyki i funkcji. W przypadku braków zębów w odcinkach bocznych następstwem będą funkcjonalne zaburzenia okluzji, które nieleczone prowadzą do choroby okluzyjnej. Liczne publikacje1,2,3 potwierdzają, że utrata zębów w odcinkach bocznych szczęki i żuchwy prowadzi do obniżenia zwarcia, zmian zakresu ruchów żuchwy, patologicznego przemieszczania, a następnie kompresji na krążek stawowy i rozwój patologii w obrębie stawów skroniowo-żuchwowych. Kolejną konsekwencją będzie zaburzony trofizm i praca mięśni odpowiedzialnych za ruchy żuchwy.
Rehabilitacja pacjentów z brakami uzębienia w oparciu o protezy ruchome tylko częściowo rozwiązuje wspomniane problemy, stwarzając sytuację „wymuszonej kompensacji”.4 Ruchome rozwiązania protetyczne jako niestabilne nie są w stanie zapewnić prawidłowej fizjologicznej okluzji5,6 w dłuższej perspektywie. Tylko pełna odbudowa łuków zębowych w centralnym położeniu (CR – centric relations) i w centralnej okluzji (CO – centric occlusion) w oparciu o stałe uzupełnienia protetyczne może przywrócić harmonię okluzji jako stabilną w czasie fizjologiczną normę czynnościową.7
W przypadku częściowej utraty zębów i przy korzystnym rozmieszczeniu zębów filarowych, stałym uzupełnieniem protetycznym mogą być np. mosty. Należy jednak pamiętać, że rozwiązanie w oparciu o mosty wiąże się z bezpowrotnym, destrukcyjnym naruszeniem twardych tkanek zębów filarowych, a dodatkowo ten typ rehabilitacji nie rozwiązuje problemu zaniku tkanki kostnej na wysokości przęsła mostu.
Przełomem w stomatologii XX w. było coraz szersze zastosowanie implantów, bez których współczesna stomatologia nie mogłaby istnieć. Implantoterapia stwarza ogromne szanse dla pacjentów z brakami zębowymi, nawet w sytuacjach anatomicznie trudnych związanych ze złą jakością podłoża kostnego oraz z zanikiem tkanki kostnej (zanik poziomy i pionowy). Implantacja w takich przypadkach jest zazwyczaj poprzedzona lub skojarzona z różnymi zabiegami przedimplantacyjnymi, które modyfikują deficyt tkanki kostnej, przygotowując podłoże kostne do umieszczenia implantów i następnie wykonania stałej odbudowy protetycznej (tzw. restoration driven).
Współczesne zdobycze naukowo-techniczne takie, jak: tomografia komputerowa (CBCT), komputerowe planowanie 3D, nawigacja implantologiczna itp. pozwalają starannie zaplanować wszystkie fazy rekonstrukcji bezzębnych obszarów szczęki lub żuchwy.8,9 W klinicznym zastosowaniu wszczepów należy jednak zawsze rozważyć proporcje korzyści z tak zaplanowanej implantoterapii w odniesieniu do czynników ryzyka, jakie niesie sam zabieg chirurgiczny, tj. ewentualnych powikłań śród- i pozabiegowych.10,11 Pojawia się więc zasadnicze pytanie: czy można przewidzieć wszystkie możliwe komplikacje i ich uniknąć?
Pracując z materiałem biologicznym, musimy być świadomi, że niestety, jednoznaczna odpowiedź na to pytanie jest niemożliwa. Rozwiązaniem alternatywnym do wspomnianego „restoration driven” pozostanie zawsze aktualna metoda „bone driven” polegająca na doborze implantów adekwatnych do istniejących warunków podłoża kostnego, nawet jeśli warunki te są ekstremalne, jak w prezentowanych w niniejszym artykule przypadkach klinicznych.
Poziome zaniki kości wynikają z deficytu części gąbczastej. W takich warunkach anatomicznych, gdy kość jest bardzo cienka, niemożliwe jest wprowadzenie powszechnie stosowanych wszczepów dwufazowych bez wcześniejszego przygotowania podłoża kostnego, można natomiast skorzystać ze zdobyczy implantologii minionych dekad. Współczesne publikacje i ciągłe stosowanie niektórych rozwiązań pionierów implantologii potwierdzają skuteczność implantoterapii wszczepami, o których istnieniu nie wolno zapominać.12
W przypadku, gdy struktura części gąbczastej nie przekracza 3 mm szerokości pomocne może być zastosowanie wszczepów żyletkowych13, zgodnie z protokołem chirurgicznym L. Linkowa z 1984 r.14 W trudniejszych sytuacjach, tzn. poniżej 3 mm jedynym rozwiązaniem będzie użycie wszczepów igłowych.15,16
Autorem wszczepu igłowego był paryski dentysta J. Scialom na początku lat 60. ubiegłego wieku.17,18 Wszczepy igły były pierwotnie wykonane z tantalu, w latach 70. P. L. Mondani zastąpił tantal znanym już i stosowanym w implantologii tytanem, modyfikując jednocześnie sposób łączenia cienkich tytanowych igieł o średnicy 1,2 mm poprzez zastosowanie zgrzewania punktowo-oporowego.19 Od czasu wynalezienia wszczepów igłowych po dzień dzisiejszy forma ich nie uległa zmianie, nadal mają kształt cylindra o gładkiej maszynowo obrabianej powierzchni, wykonane są z tytanu Grade II i Grade IV, zgodnie z określającą wymogi bezpieczeństwa normą europejską CE.DL.46/97.
Technika implantacji igłą jest bezpłatową (Flapless). Poza frezem perforującym warstwę zbitą kości nie są wymagane jakiekolwiek inne wiertła. Protokół operacyjny pracy z wszczepem igłą został opisany przez F. Rossi.20 Warunkiem powodzenia zabiegu jest zakotwiczenie wszczepu w przeciwstawnej głębokiej warstwie zbitej kości. Oparcie bikortykalne warunkuje uzyskanie pierwotnej stabilizacji, co umożliwia natychmiastowe obciążenie wszczepu implantoprotezą prowizoryczną.21 Wg badań L. Dal Carlo dotyczących implantacji igłowej w obserwacjach 10-letnich wskaźnik sukcesu zastosowanych wszczepów igieł wyniósł 95,8%.22 W 1999 r. zostały opublikowane badania histopatologiczne na materiale ludzkim potwierdzające osteointegrację wszczepu igły.23 W bezzębnych odcinkach szczęki i żuchwy leczonych pacjentów, oprócz igieł z wyboru, również stosowane były samotnące śruby bikortykalne o średnicy gwintu 3,5 mm. Śruby bikortykalne, których autorzy używają od prawie 30 lat wielokrotnie były opisywane w polskich czasopismach specjalistycznych.24,25,26 Wg przeprowadzonych badań, wskaźnik sukcesu w obserwacji 10-letniej w odniesieniu do śruby bikortykalnej wyniósł 96,8%.27 Cytowane wskaźniki sukcesu implantacji wszczepów igłowych i śrub bikortykalnych są porównywalne z ogólnoświatowymi wynikami wielu autorów stosujących odmienne, aktualnie występujące na rynku implanty.28,29,30,31,32
Cel pracy
_Przedstawienie leczenia implantoprotetycznego pacjentów z poziomym zanikiem kości.
_Adekwatny dobór wszczepów do podłoża kostnego.
Materiał i metody
W pracy przedstawiono opisy 2 przypadków klinicznych z zaawansowanym poziomym zanikiem kości szczęki i żuchwy. W ocenie zaniku wykorzystano pomiary grubościomierzem kostnym oraz szczegółową analizę radiologiczną. Badanie radiologiczne przeprowadzono aparatem Hyperion MRT z możliwością wykonania tomografii liniowej 3DTS obrazującej poprzeczne przekroje tkanki kostnej. W jednym przypadku dodatkowo przeprowadzono badanie tomograficzne (CBCT). Różnica pomiędzy tomografią liniową 3DTS a tomografią stożkową CBCT polegała na:
_liczbie zdjęć składowych (3DTS – 11 zdjęć, CBCT – 300-500 zdjęć),
_kątach obrotu aparatu (3DTS – 900, CBCT – 3600),
_rodzaju detektora.
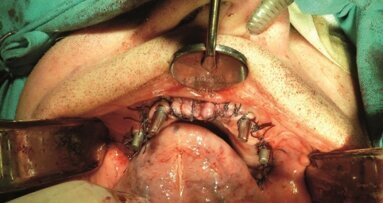
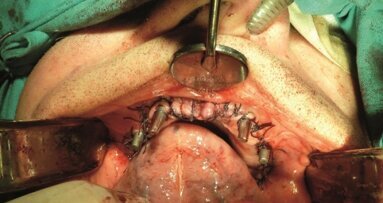
Niższy poziom czułości detektora w aparacie Hyperion oraz mniejsza liczba składowych ekspozycji wpływa na zmniejszenie dawki promieniowania dla pacjenta, ale odbywa się to kosztem jakości przekrojów. Właśnie z tego powodu, w przypadku bezzębia żuchwy wykonano dodatkowo badanie tomograficzne CBCT, niezbędne również do wydrukowania w technologii 3D modelu kości pacjenta (fizyczny model kości). Zabiegi implantacji w znieczuleniu nasiękowym wykonano w oparciu o 2 rodzaje implantów: wszczepy igłowe i samotnące śruby bikortykalne. Zabiegi wykonano bez konieczności otwarcia płata śluzówkowo-okostnowego. Następnie wszczepy połączono, zgrzewając je wewnątrzustnie, nadśluzówkowo poziomo biegnącymi belkami tytanowymi przy użyciu zgrzewarki punktowo-oporowej wg metodyki Mondaniego. Pacjenci bezpośrednio po zabiegu zostali zaopatrzeni w implantoprotezy prowizoryczne.
Przypadek 1
Powodem wizyty 40-letniego pacjenta było życzenie uwolnienia się od niewygodnej i wielokrotnie naprawianej protezy częściowej górnej. W wywiadzie pacjent nie zgłaszał żadnych dolegliwości. Zęby w szczęce w odcinku przednim (21, 22) stracił w wyniku urazu w wieku 10 lat, a braki zębowe w odcinkach bocznych (15, 16, 25, 26) powstały później, w wyniku nieleczonej próchnicy. Zaniedbana próchnica była też powodem utraty zęba 46 w żuchwie.
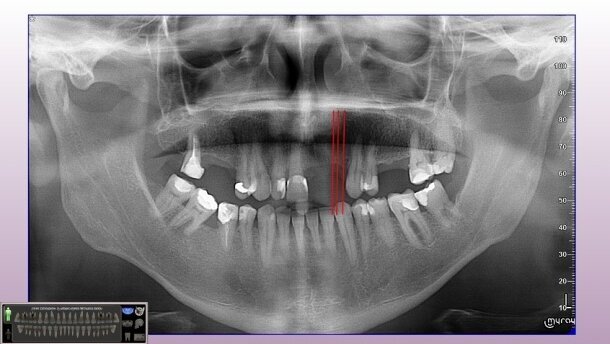
W badaniu klinicznym stwierdzono też wadę zgryzu (zgryz krzyżowy) w pozycji zębów 13, 14. Życzeniem pacjenta było stałe uzupełnienie braków zębowych, jednocześnie pacjent nie wyraził zgody na szlifowanie zębów własnych w celu wykonania mostów. Przeprowadzona analiza radiologiczna (Ryc. 1) potwierdziła możliwości rehabilitacji w oparciu o implantoterapię. Radiologicznie obustronnie w odcinkach bocznych stwierdzono wystarczającą ilość struktury kostnej w wymiarach przestrzennych, a w odcinku przednim pomiary poprzeczne 3DTS (Ryc. 2) uwidoczniły zanik kości szczęki bardzo dużego stopnia. W odcinkach bocznych braki zębowe uzupełniono w oparciu o zastosowanie wszczepów śrub bikortykalnych. W odcinku przednim szczęki z uwagi na bardzo duży zanik tkanki kostnej, z wyboru zastosowano wszczepy igłowe (Ryc. 3).
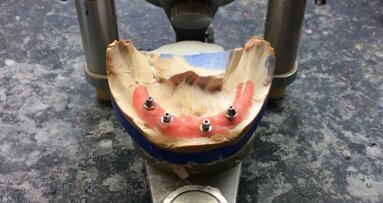
Po zabiegu implantacji wykonano kontrolne badanie radiologiczne, wizytę zakończono zacementowaniem implantoprotez prowizorycznych, zgodnie z oczekiwaniami pacjenta. Po upływie jednego miesiąca pobrano wyciski w celu wykonania implantoprotez ostatecznych – porcelanowych na podbudowie z metalu (Ryc. 4). Podczas wizyty kontrolnej po 5 miesiącach wykonany pantomogram (Ryc. 5) potwierdził prawidłową pozycję wszczepów oraz prawidłowo przeprowadzoną rehabilitację implantoprotetyczną.
Przypadek 2
41-letni pacjent zgłosił się z powodu ruchomości mostu w żuchwie. W wywiadzie bez obciążeń, wszystkie zęby w szczęce stracił w młodości z powodu nieleczonej próchnicy. Z tego samego powodu również w żuchwie doszło do utraty zębów w odcinkach bocznych. Wykorzystując resztkowe uzębienie w żuchwie (43, 41, 32, 33, 34), w innym gabinecie stomatologicznym wykonano most metalowo-porcelanowy, który służył pacjentowi przez ostatnich 7 lat.
Klinicznie, po zdjęciu ruchomego mostu, stwierdzono próchnicę zębów filarowych kwalifikujących się do ekstrakcji. Następnie wykonano radiologiczne zdjęcie panoramiczne (Ryc. 6). Zakres badania poszerzono, wykonując przekroje poprzeczne 3DTS całej żuchwy. Z uwagi na bardzo trudne warunki podłoża kostnego, zlecono pacjentowi wykonanie badania CBCT (Ryc. 7) w celu dokładnych pomiarów i wydrukowania modelu 3D żuchwy (model stereolitograficzny).
Na wygenerowanym i powielonym w twardym gipsie modelu wykonano również serie pomiarów szerokości kości zębodołowej żuchwy (Ryc. 8). Zakres szerokości podłoża kostnego wynosił od 1,8 mm do maksymalnie 4,1 mm, potwierdzając wcześniej uzyskane pomiary wirtualne 3DTS i CBCT. Następnie na gipsowym modelu żuchwy zaplanowano: liczbę, pozycję i rodzaj wszczepów.
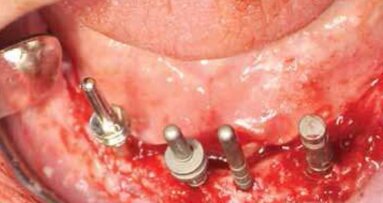
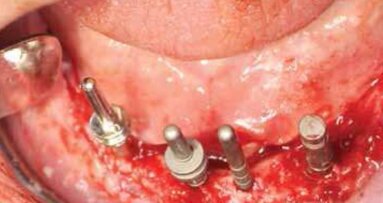
W znieczuleniu nasiękowym wykonano na jednej wizycie zabieg implantacji, stosując z wyboru adekwatne do podłoża wszczepy igły i śruby bikortykalne (Ryc. 9). Wszystkie implanty po zabiegu zostały połączone nadśluzókowo poziomo biegnącymi belkami tytanowymi za pomocą specjalnej do tego celu zgrzewarki wewnątrzustnej. Wolne przestrzenie wykonanej konstrukcji wypełniono materiałem kompozytowym, całość oszlifowano, nadając odpowiedni kształt. Następnie pobrano wyciski w celu wykonania natychmiastowej implantoprotezy prowizorycznej (Ryc.10). Ostatnią czynnością było wykonanie kontrolnego badania radiologicznego (Ryc. 11 i 12), które potwierdziło prawidłową pozycję wszczepów, zgodnie z wcześniej wykonanym planem zabiegu. Implantoproteza ostateczna została wykonana po 2 miesiącach w metalu-porcelanie (Ryc. 13 14).
Dyskusja
W przypadku utraty zębów tylko odbudowa ich braku w oparciu o protezy stałe jest w stanie zapewnić stabilną harmonię okluzji statycznej i dynamicznej. Nadrzędnym celem rehabilitacji przedstawionych przypadków był właśnie ten typ odbudowy z wykorzystaniem wszczepów jako elementów podporowych. Zasadnicze znaczenie w wyborze metody leczenia odegrała pełna i szczegółowa diagnostyka leczonych pacjentów. Obrazując poziome zaniki podłoża kostnego w sposób wirtualny i fizyczny (model 3D żuchwy), uzyskano precyzyjną ocenę stopnia zaniku i lokalizacji poszczególnych stref. Analiza rozmiaru zaników uwzględeniła możliwe metody leczenia, tzn. rekonstrukcja lub dobór adekwatny wszczepów do podłoża kostnego (bone driven). W ocenie brano pod uwagę nie tylko ekonomiczny koszt rehabilitacji, ale przede wszystkim koszt biologiczny z potencjalnie możliwymi komplikacjami śród- i pozabiegowymi.
W wyborze metody leczenia pomocna też była ocena samych pacjentów, którzy zostali szczegółowo poinformowani o możliwościach terapeutycznych. Z wyboru zastosowano technikę implantacji minimalnie inwazyjnej, stosując wszczepy igłowe i śruby bikortykalne. Zastosowany rodzaj implantoterapii w najszybszy sposób przywrócił funkcję i estetykę u leczonych pacjentów. W wyborze zastosowanych wszczepów należy podkreślić istotny w rokowaniu długoterminowym fakt, że rdzeń implantu i łącznik stanowią jedną całość, nie ma więc możliwości kolonizacji bakterii w miejscu połączenia 2 komponentów, tak jak jest to w przypadku wszczepów dwufazowych.33
Jednolite i gładkie przejście pomiędzy częścią śródkostną i nadkostną z zachowaniem ciągłości struktury implantu bez mikroszczeliny (microgap) ma ogromne znaczenie w procesie gojenia tkanek bezpośrednio po zabiegu implantacji oraz wpływa na stabilność tkanek okołowszczepowych w przyszłości, eliminując ryzyko resorpcji kości.34 Również nadbudowa protetyczna wykonana naddziąsłowo, posiadając odmienny profil wyłaniania aniżeli w przypadku wszczepów dwufazowych, wyklucza potencjalne ryzyko gromadzenia bakterii patogennych w kieszonce okołowszczepowej odpowiedzialnych za dość powszechnie spotykany (wg literatury – 40% przypadków) problem periimplantitis.35,36,37 Godne podkreślenia jest uzyskanie większej wytrzymałości mechanicznej i korzystniejszego rozkładu składowych sił przez mezostrukturę powstałą w wyniku zgrzewania wszczepów. Zgrzewanie jest szybką i prostą metodą łączenia implantów i w odróżnieniu od połączeń gwintowanych (rdzeń implantu z łącznikiem), pozwala na swobodne dostosowanie formy nadbudowy do warunków miejscowych.
Podsumowanie
Pomimo wieloletniej i bogatej historii implantologii, jak dotąd nie udało się stworzyć wszczepu uniwersalnego. Wynika stąd konieczność pracy różnymi technikami i systemami implantologicznymi tak, by wybrać adekwatny wszczep do zmiennych, zanikowych warunków podłoża kostnego przy jak najmniejszym koszcie biologicznym dla pacjenta. Przedstawiona w niniejszym artykule metoda rehabilitacji sprawdza się od kilkudziesięciu lat i jest przydatna w przypadkach, w których zastosowanie powszechnie używanych wszczepów dwufazowych jest utrudnione lub wręcz niemożliwe. Największą zaletą zastosowanej techniki implantacji jest właśnie zminimalizowanie kosztu biologicznego pacjentów. Zastosowane implanty powstały kilkadziesiąt lat temu i pomimo dużego upływu czasu nic nie straciły ze swojej wartości, stanowiąc ważną i wartościową alternatywę dla implantologii dwufazowej.
embedImagecenter("Imagecenter_1_2590",2590, "large");
Autorzy:
Dariusz Grzęda
Gabinet Stomatologiczny
Ul. Wolności 62c, 08-300 Sokołów Podlaski
Kontakt:
E-mail: d-grzeda@wp.pl
Tomasz Grotowski
Szkoła Implantologii Małoinwazyjnej
Ul. Korony Północnej 13a, 71-771 Szczecin
Kontakt:
E-mail: info@implantgrot.com
Piśmiennictwo:
1. Harris HL. Effect of loss of vertical Dimension on the anatomic structures of the head and neck. Jam Den A, 1938,25.
2. Mongli F. Anatomical and clinical evaluation of the relationship between the temporomandibular joint and occlusion. J Prosthet Dent, 1977,38.
3. Harper RP, Misch CE. Clinical indication for altering vertical dimension of occlusion. Quintessence Int. 2000,31(4).
4. Dal Carlo L i wsp. Tecnica auriga per riabilitazione dell intera arcata superire mediante saldatura di impianti post estrattivi immediati ad impianti precedentemente inseriti nei sttori posteriori. Doctor OS, 2015,11.
5. Martinez M i wsp. Prevalente of TMJ clicking in subjects with missing posterior teeth. J Dent Res.1984,6.
6. Monaco A i wsp. Surface electromyography pattern of human swallowing. BMC Oral Health, 2008,3.
7. Shah FK i wsp. Comparison of immediate complete denture, tooth and implant supported overdenture on vertical dimension and muscle activity. J Adv Prosthodont, 2012,5.
8. Mahmoud S i wsp. Implementation of digital dentistry to rehabilitate a mutilated dentition with implant fixed prostheses: a clinical report. J Oral Implantol. 2015,2.
9. Sanju J. i wsp. Assessment of maxillary and mandibular bone density in controlled type II diabetes: a computed tomography study. J Oral Implantol. 2015,4.
10. Abubekir E i wsp. Accidental displacement of dental implants into both maxillary sinuses during surgery, J Oral Implantol. 2015,5.
11. Pierrazzini A i wsp. Insuccessi in implantologia, definizioni, cause, classificazione, terapia, aspetti medico-legali. Utet, Torino, 2001.
12. Pasqualini M, Tramonte S. Half a century of success. A retrospective analysis of the Tramonte screw after 48 and 34 years of function. A case report., Doctor Os, 2015,12.
13. Dal Carlo L. Połączenie różnych technik chirurgicznych w leczeniu zaników kości części dystalnej wyrostka zębodołowego szczęki. Mag Stom. 2006,10.
14. Linkow L. Endosseous bladvent implant insertion guidelines. Dent Today, 1984,3.
15. Apolloni M. Implantologia: zastosowanie w pewnych przypadkach metod zintegrowanych. Mag Stom. 2006.10.
16. Pasqualini M i wsp. Stabilizacja wszczepów jednofazowych natychmiastowo obciążonych implantoprotezą. Mag Stom. 2006,10.
17. Nardone M, Vannini F. Wszczepy igłowe w zaniku odcinka tylnego części zębodołowej żuchwy – przeszłość czy teraźniejszość? Mag Stom. 2014,2.
18. Scialom J. Needle implants, L’information Dentaire, 1963,45.
19. Grotowski T. Synkrystalizacja – technika łączenia wszczepów dentystycznych. Mag Stom. 2007,6.
20. Rossi F. Obciążenie natychmiastowe wszczepów zębowych w szczęce. Opis protokołu operacyjnego. Mag Stom. 2006,10.
21. Lorenzo G i wsp. Analisi biomeccanica dei sistemi implantari. Dental Cadmos, 2003,10.
22. Dal Carlo L. Welded titanium needle implants intreatment of bone atrophy. Dental Tribune 2013,11.
23. Pasqualini U i wsp. Indagine istologica su ago emergente fratturato. Implantologia Orale 1999,2.
24. Grotowski T. Doświadczenia w natychmiastowej poekstrakcyjnej rehabilitacji implantoprotetycznej z zastosowaniem śruby bikortykalnej typu Garbaccio, Mag Stom. 2004,12.
25. Grotowski T. Rehabilitacja implantoprotetyczna w przypadku hipodoncji siekaczy górnych bocznych, Mag Stom. 2006,4.
26. Grotowski T. Zarys implantologii. Od starożytności do czasów współczesnych, Mag Stom. 2008,9.
27. Grotowski T, Grotowska M. Ocena wyników leczenia implantoprotetycznegoz zastosowaniem śruby bikortykalnej Garbaccia w badaniach 10-letnich, Mag Stom. 2009,11.
28. Duminil G i wsp. Success Rate of the EVL Evolution Implants (SERF): A five–year longitudinal multicenter study. J Oral Implantol, 2008,5,Vol 34,282:289.
29. Moeintaghavi A i wsp. Evaluation of 3 to 8 year treatment outcomes and succwss rates with 6 implant brands in partially edentulous patients. J Oral Implantol. 2012,Vol 38,1,441:448.
30. Romanos G i wsp. Survival rate of immediately vs delayed loaded implants: Analysis of the current literature. J Oral Implantol. 2010,Vol 36,4,315:324.
31. Shigehara S i wsp. Immediate loading of dental implants inserted in edentulous maxillas and mandibles: 5-year results of a clinical study. J Oral Implantol. 2015,Vol 41,6,701:705.
32. Balaguer J i wsp. Long-term survival rates of implants supporting overdentures, J Oral Implantol.,2015,2,173-176.
33. Meynardi F. Monitoragio batterico lugo il tragitto transmucoso della vite di guarigione in assenza di carico funzionale in implantologia. Doctor Os, 2015,6.
34. Bertele G. Implantologia: od hipotezy do obciążenia natychmiastowego. Mag Stom. 2008,12.
35. Grzech-Leśniak K. Periimplantitis i mucositis – od diagnozy do leczenia. Opisy przypadków. IMPLANT Stom. 2014,4.
36. Dilber E i wsp. Custom cast post treatment on an implant platform in 2 patients. J Oral Implantol. 2015,4.
37. Graziano P i wsp. Implantologia, le complicanze nel tempo. Dentista Moderna 2013,7.
W zaproszeniu do 6. edycji kongresu pod nazwą: „Szwajcarskie Dni Biomateriałów”, przewodniczący prof. Walter Lückerath ...
Zaprezentowany przypadek pokazuje sposób wykonania stałego uzupełnienia protetycznego w sytuacji znacznego zaniku tkanki kostnej żuchwy. Użycie ...
Zaprezentowany przypadek pokazuje sposób wykonania stałego uzupełnienia protetycznego w sytuacji znacznego zaniku tkanki kostnej żuchwy. Użycie ...
Stosowane obecnie w implantologii metody rehabilitacji braków zębów są kontynuacją pracy wielu wybitnych, w większości nieżyjących już...
Stosowane obecnie w implantologii metody rehabilitacji braków zębów są kontynuacją pracy wielu wybitnych, w większości nieżyjących już pionierów ...
Braki zębowe powodują zaburzenia funkcji układu stomatognatycznego. W przypadku występowania odpowiedniej liczby własnych zębów można wykonać...
WROCŁAW, Polska: Nakładki Invisalign są popularne wśród pacjentów z uwagi na estetykę i komfort rozwiązania oraz łatwość w utrzymaniu higieny. ...
IX Międzynarodowa Konferencja „DENTAL SPAGHETTI” KRAKDENT 2010
W dniu 6. marca br. w Auditorium Maximum UJ w Krakowie odbyła się IX ...
Autorzy prezentują przypadek rekonstrukcji bezzębia żuchwy z wykorzystaniem systemu implantologicznego Mozograu u 60-letniej pacjentki. Wprowadzone ...
Autorzy prezentują przypadek rekonstrukcji bezzębia żuchwy z wykorzystaniem systemu implantologicznego Mozograu u 60-letniej pacjentki. Wprowadzone ...
Webinarium na żywo
pon. 1 czerwca 2026
7:00 (CET) Warsaw
Webinarium na żywo
śro. 3 czerwca 2026
7:00 (CET) Warsaw
Webinarium na żywo
czw. 4 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East








































To post a reply please login or register