Stosowane obecnie w implantologii metody rehabilitacji braków zębów są kontynuacją pracy wielu wybitnych, w większości nieżyjących już pionierów implantologii XX w. Zasadniczym celem autorów pionierskich opracowań było wyjście poza konwencjonalnie stosowane ruchomych uzupełnień protetycznych, które bardzo często były nieestetyczne i niefizjologiczne, a także przynosiły dyskomfort użytkowania pacjentom.
Pomimo wielu niepowodzeń w latach 50. i 60. ubiegłego wieku, nieustające badania, poszukiwania nowych form wszczepów i materiałów doprowadziły do narodzin nowej dziedziny stomatologii oraz powszechnej, ogólnoświatowej akceptacji leczenia braków zębów w oparciu o implanty. Współczesna literatura naukowa w bardzo obszerny i wyczerpujący sposób podejmuje tematykę związaną z implantami, która odnosi się również do klasyfikacji podziału wszczepów1,2. Upraszczając to zagadnienie, wszczepy można podzielić na wewnątrzkostne (wprowadzane do kości) i podokostnowe (umieszczone pod okostną bezpośrednio na kości). Historia powstania wszczepów podokostnowych związana jest z nazwiskami pionierów tej techniki implantacji: Niemca M. Mullera oraz szwedzkiego lekarza G. Dahla.
Cel pracy
Przedstawienie złożonego procesu planowania i możliwości rekonstrukcji bezzębia szczęki implantem podokostnowym wykonanym w oparciu o technikę zmniejszonej inwazyjności.
Opis przypadku
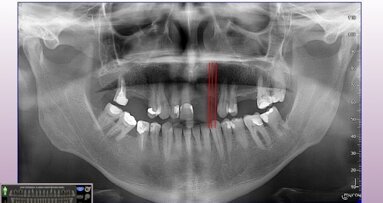
64-letni pacjent B.K. zgłosił się 12.07.2011 r. w celu konsultacji implantologicznej. W wywiadzie nie stwierdzono obciążeń internistycznych, w wywiadzie stomatologicznym pacjent podał, że 4 lata wcześniej wykonany został zabieg usunięcia rozległej torbieli z lewej zatoki szczękowej. Pacjent od ponad 20 lat posługiwał się górną protezą całkowitą oraz dolną protezą częściową. W badaniu klinicznym stwierdzono bezzębie szczęki oraz resztkowe uzębienie w żuchwie. W stosunku do zębów 32, 31 i 41, 42 stwierdzono głębokie kieszonki przyzębne oraz II st. rozchwiania wg skali Entina. Stan kliniczny pozostałych elementów uzębienia: 35, 43, 44, 45 był dobry. W odniesieniu do używanych ruchomych uzupełnień protetycznych stwierdzono zaburzenia zębowo-zgryzowe i całkowity brak harmonii okluzji, w wyniku którego na przestrzeni lat doszło do migracji i przemieszczenia resztkowego uzębienia żuchwy, szparowatości i wychylenia siekaczy dolnych. W badaniu radiologicznym stwierdzono dużą pneumatyzację zatok szczękowych oraz zanik kości szczęki dużego stopnia (Ryc. 1).
Podczas rozmowy kwalifikującej w kierunku implantoterapii pacjent podał również, że konsultował się już wcześniej w innych praktykach stomatologicznych, gdzie wykluczono jakiekolwiek możliwości wykonania zabiegu implantacji w szczęce. W ocenie klinicznej niezbędne było wykonanie najpierw nowych ruchomych uzupełnień protetycznych, następnie wykonanie gipsowych modeli diagnostycznych oraz wykonanie badania dodatkowego w oparciu o tomografię komputerową.
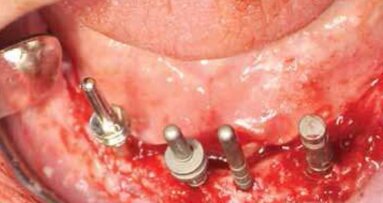
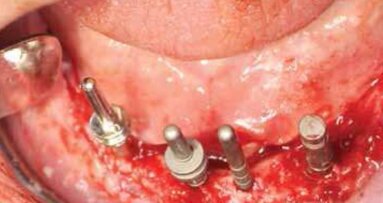
Po ustaleniu planu leczenia, rehabilitację implantologiczną rozpoczęto od dolnego łuku zębowego w oparciu o małoinwazyjną technikę implantacji. W żuchwie zastosowano wszczepy śruby bikortykalne Garbaccia jako elementy podporowe. Podczas jednej wizyty, w znieczuleniu nasiękowym, w miejsce braków zębowych wprowadzono łącznie 8 wszczepów (Ryc. 2a, b), które następnie połączono przy zastosowaniu techniki zgrzewania punktowo-oporowego. Zabieg zakończono zacementowaniem stałych uzupełnień tymczasowych w akrylu (Ryc. 3), w odniesieniu do siekaczy dolnych podjęto decyzję o ich ekstrakcji w późniejszym terminie i implantacji natychmiastowej.
Po odbudowie ciągłości dolnego łuku zębowego, zgodnie z planem leczenia, przeprowadzono analizę możliwości rehabilitacji implantoprotetycznej bezzębnej szczęki w oparciu o indywidualny wszczep podokostnowy. W tym celu, na podstawie badania TK, wygenerowany został najpierw obraz szczęki w formacie STL (Ryc. 4), a następnie model stereolitograficzny SL, który w silikonowej formie odlewniczej został powielony w postaci odlewów gipsowych. Na podstawie badania TK stwierdzono ubytek kości w bocznej ścianie zatoki po lewej stronie.
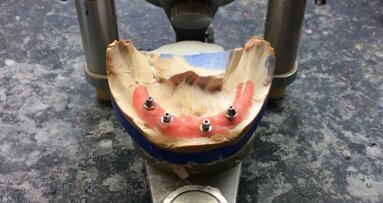
Następnie na modelach gipsowych wykonana została seria projektów (Ryc. 5a, b) przyszłej konstrukcji podokostnowej, z uwzględnieniem istniejących przeszkód, tj. podcieni (Ryc. 6a, b) i ubytku tkanki kostnej w bocznej ścianie zatoki po przebytej cystektomii. W oparciu o najlepsze projekty zostały wykonane 4 próbne odlewy ze stopu Cr-Co (Ryc. 7a, b). Po osadzeniu jednego z próbnych odlewów na modelu SL pobrano wyciski masą alginatową w celu uzyskania gipsowego modelu studyjnego, który następnie został oprawiony w zwieraku. Na tym etapie postępowania przewidywana wcześniej różnica zarysu dolnego i górnego łuku zębowego była bardzo dobrze widoczna (Ryc. 8a, b). Dysproporcja zarysu w odcinku przednim wynikała z wychylenia siekaczy dolnych oraz była konsekwencją dośrodkowego zaniku kości szczeki. W wyniku analizy sporządzonych projektów, próbnych odlewów i analizy modeli studyjnych wykonano projekt ostateczny konstrukcji implantu zrealizowany w tytanie i chromo-kobalcie (Ryc. 9a, b). Podczas kolejnej wizyty wykonano ekstrakcję siekaczy dolnych z natychmiastową implantacją. Filary protetyczne wszczepów zostały dogięte w kierunku jamy ustnej (Ryc. 10a, b), kompensując dośrodkowy zanik szczeki. Zabieg zakończono zacementowaniem implantoprotezy prowizorycznej, a następnie wykonano zabieg implantacji podokostnowej.
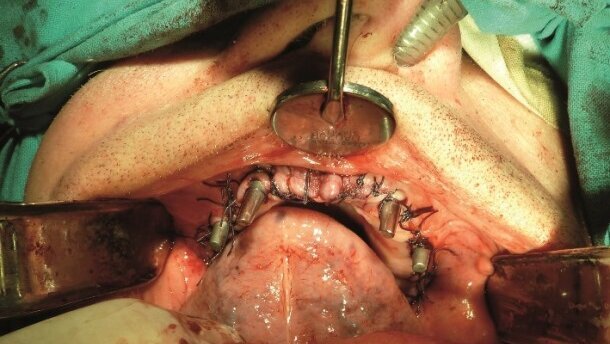
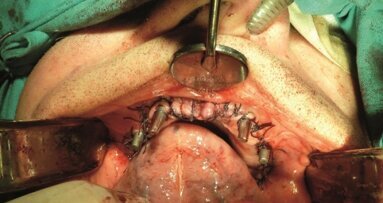
W znieczuleniu ogólnym, po nacięciu i odwarstwieniu płata śluzówkowo-okostnowego, w pierwszej kolejności wykonano wybiórczą osteoplastykę podcieni w okolicy guzów szczęki zgodnie z wcześniejszym projektem na modelach gipsowych (Ryc. 11a, b). Potem przystąpiono do wprowadzenia konstrukcji implantu z Cr-Co (Ryc. 12). Ponieważ metalowa konstrukcja wszczepu wykazywała bardzo dobrą stabilizację i przyleganie do podłoża kostnego (Ryc. 13), zaniechano próby porównawczej wprowadzenia podobnej konstrukcji z tytanu. W przednim odcinku szczęki, od strony przedsionkowej i podniebiennej, w pozycji specjalnie przygotowanych w implancie otworów, nawiercono tkankę kostną w celu umieszczenia dodatkowego utrzymania za pomocą 4 śrub do osteosyntezy (Ryc. 14). Ranę pooperacyjną zaopatrzono szwami pojedynczymi (Ryc. 15). Po wybudzeniu pacjenta natychmiast zastosowano fizjoterapię (Ryc. 16a, b).
W 4. dobie została podścielona i dopasowana stała implantoproteza prowizoryczna (most akrylowy ). Pacjentowi polecono spożywanie miękkich pokarmów, stosowanie płukanek na bazie chlorheksydyny oraz wykonanie kontrolnej pantomografii (Ryc. 17).
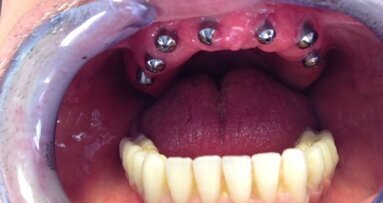
Po 14 dniach zdjęto szwy. w czasie tej samej wizyty przystąpiono do szlifowania dobrze rokujących resztkowych elementów uzębienia w żuchwie w celu wykonania stałej protezy ostatecznej w metalu-porcelanie. Ostatnim etapem leczenia, po upływie 4 tygodni, było pobranie wycisków i wykonanie implantoprotezy ostatecznej w szczęce. W laboratorium techniki dentystycznej w pierwszej fazie wykonano mezostrukturę w postaci belki łączącej, która opierała się na filarach wszczepu podokostnowego. Następnie została wykonana druga struktura metalowo-akrylowa, będąca właściwą implantoprotezą (Ryc. 18), w której zostały umieszczone obustronnie rygle (Ryc. 19a, b) utrzymujące protezę na belce. W ostatniej fazie klinicznej belkę zacementowano na stałe (Ryc. 20a, b), po czym osadzono protezę (Ryc. 21). Przy użyciu kalki artykulacyjnej wykonano kontrolę i korektę kontaktów okluzyjnych statycznych i dynamicznych. Końcową czynnością było sprawdzenie razem z pacjentem profilu bocznego (Ryc. 22a-c). Po tej czynności, potwierdzającej pełną estetykę oraz dobrze zaplanowaną i wykonaną kompensację dośrodkowego zaniku kości szczęki, wyznaczono terminy wizyt kontrolnych (Ryc. 23).
Dyskusja
W pracy przedstawiono przypadek bezzębia szczęki, którego nawet nowoczesna chirurgia przedimplantacyjna nie byłaby w stanie rozwiązać. Właśnie powrót do dawno zapomnianych, a dla niektórych dentystów w ogóle nieznanych, starych technik implantacji umożliwił w pełni satysfakcjonującą pacjenta rehabilitację. Wskazaniem do wykonania wszczepów podokostnowych są braki częściowe i całkowite uzębienia z bardzo zaawansowanym zanikiem podłoża kostnego, tj. w sytuacjach, w których stosunek ilościowy warstwy zbitej do gąbczastej jest na korzyść warstwy zbitej kości. W tym aspekcie, opierając się na literaturze fachowej, można zaryzykować stwierdzenie, że im większy zanik podłoża kostnego, tym lepsze rokowanie dla konstrukcji podokostnowej.
Rehabilitacja pacjenta w oparciu o konstrukcje podokostnowe zasadniczo składa się z 3 etapów. Etap 1 to realizacja roboczego modelu kości pacjenta w celu wykonania projektu, a następnie odlewu rusztowania implantu. Etap 2 to właściwy zabieg implantacji, etap 3 – realizacja implantoprotezy.
W przeszłości (tj. wg protokołu Dahla) etap I wymagał nacięcia tkanek na całej długości wyrostka zębodołowego i szerokiego odwarstwienia płata w celu pobrania na łyżce indywidualnej wycisku kości. Teoretycznie, wykonany następnie model roboczy powinien oddać wierny obraz podłoża kostnego, jednak w praktyce klinicznej można było napotkać szereg trudności związanych z: szerokim odwarstwieniem i unieruchomieniem brzegów płata śluzówkowo-okostnowego, małą ilością miejsca w jamie ustnej w celu wprowadzenia łyżki indywidualnej z masą wyciskową, a także ciągłym krwawieniem, które mogło wpłynąć na jakość wycisku.
W zależności od zasięgu pola protetycznego, wycisk był pobierany w znieczuleniu miejscowym lub ogólnym, co czyni etap I wysoce inwazyjnym. W przedstawionym w niniejszej pracy przypadku, w celu uniknięcia wszystkich niedogodności tego etapu leczenia i zmniejszenia inwazyjności, skorzystano ze współczesnych zdobyczy naukowo-technicznych w medycynie, na które składają się: tomografia komputerowa (TK) i szybkie prototypowanie (RP). Dzięki akwizycji danych z TK, w oparciu o technologię RP został zrealizowany fizyczny model kości szczęki pacjenta, w technice SL11. Fizyczny model kości w skali 1:1 został następnie powielony w gipsie w celu wykonania analizy stref podcieni, toru wejścia, liczby i pozycji filarów protetycznych oraz zasięgu konstrukcji podokostnowej. Dodatkowym elementem analizy projektu konstrukcji implantu był obecny ubytek tkanki kostnej, który stanowił potencjalny i realny czynnik ryzyka powodzenia implantoterapii.
W uzębionej szczęce akt żucia może wygenerować siły obciążenia rzędu 400 kg na całkowitą powierzchnię korzeni zębów o wielkości 3000 mm2 . Siły te są rozkładane na: korzenie zębów, przyzębie, beleczki kostne warstwy gąbczastej i warstwę zbitą. W przypadku konstrukcji podokostnowych mechanizm rozłożenia sił nie istnieje, są one bezpośrednio przenoszone na kość, która nie jest do tego celu przystosowana.
Projektując konstrukcje wszczepów, należało maksymalnie wykorzystać linie wzmocnienia szczęki, tj. miejsca o większej sile oporu mechanicznego, czyli tzw. strefy biostatyczne. Obszarami takimi były: okolica za guzem szczęki na wyrostku skrzydłowym, kolec nosowy przedni, podstawa wyrostka jarzmowego, dół nadkłowy. Uwzględniając wymienione zagadnienia rozkładu sił żucia, wykonano próbne odlewy. Analiza gipsowych modeli studyjnych i próbnych odlewów stanowiła najważniejszy, najtrudniejszy i najbardziej pracochłonny element planu leczenia. Optymalnie wygenerowany projekt konstrukcji implantu ma kluczowe znaczenie w rokowaniu implantoterapii. Zagadnienie to było przedmiotem badań wielu autorów, w tym również największego żyjącego autorytetu tej techniki implantacji – Leonarda Linkowa, który w pracy pt.: „Critical design errors in maxillary subperiosteal implants” kładzie szczególnie nacisk na ten etap planu leczenia13. Przenoszenie sił żucia powinno przebiegać na całej konstrukcji rusztowania, projektując należy zatem unikać punktowej koncentracji obciążeń, która zaburza trofizm kości i prowadzi do jej zaniku.
Na podstawie wygenerowanego ostatecznego projektu, w laboratoriach techniki dentystycznej wykonano odlewy metalowe wszczepów z chromo-kobaltu i z tytanu metodą traconego wosku. Po wstępnej obróbce wszczepy zostały poddane kontroli radiologicznej, która nie wykazała różnic jakości wykonania. Również przymiarka wszczepów na modelach fizycznych szczęki potwierdziła brak różnic jakości wykonania konstrukcji metalowych. Ostatecznym potwierdzeniem jakości i precyzji wykonania implantów był sam zabieg implantochirurgii. Wszczep z Cr-Co idealnie pasował do kości szczęki pacjenta bez widocznych w lupach stomatologicznych mikroszczelin. Stwierdzono bardzo dobrą retencję i stabilizację wszczepu. Fakt ten stanowił bardzo dobrą prognozę i rokowanie. Po wybudzeniu pacjenta zastosowano w leczeniu pozabiegowym kinezyterapię14. Ten rodzaj rehabilitacji znany jest i szeroko stosowany u osób narażonych na kontuzje w różnych dyscyplinach sportu, niestety o wiele mniej znany jest w stomatologii, a publikacje naukowe na ten temat są rzadkością15. Stosowanie kinezyterapii zmniejsza ból, poprawia krążenie, redukuje zastoje limfatyczne i obrzęki. Dokumentacja fotograficzna leczonego pacjenta jest tego najlepszym przykładem. Ostatnim etapem rehabilitacji była realizacja implantoprotezy ostatecznej. Proces ten wymagał bardzo dużej precyzji techniki odlewniczej, frezowania oraz precyzji montażu rygli z wykorzystaniem urządzeń do elektroerozji, które obecnie w polskich pracowniach protetycznych nie są stosowane. Z przyczyn technicznych implantoprotezy zostały wykonane w laboratorium techniki dentystycznej we Włoszech.
Wniosek
Wykorzystanie nowoczesnych technologii w oparciu o TK i RP pozwala precyzyjnie zaplanować i przeprowadzić rekonstrukcję bezzębnej szczęki implantem podokostnowym wykonanym w technice, która pozwala zmniejszyć inwazyjność leczenia.
embedImagecenter("Imagecenter_1_1061",1061, "large");
Kontakt:
Dr n. med. Tomasz A. Grotowski
Szkoła Implantologii Małoinwazyjnej w Szczecine
www.implantgrot.pl
E-mail: info@implantgrot.com
Prof. dr hab. n. med. Piotr Arkuszewski
Klinika Chirurgii Czaszkowo-Szczękowo-Twarzowej UM w Łodzi
E-mail: kccst@o2.pl
Stosowane obecnie w implantologii metody rehabilitacji braków zębów są kontynuacją pracy wielu wybitnych, w większości nieżyjących już pionierów ...
Braki zębowe powodują zaburzenia funkcji układu stomatognatycznego. W przypadku występowania odpowiedniej liczby własnych zębów można wykonać...
Zastosowanie preparatów pochodzenia syntetycznego, odzwierzęcego oraz ludzkich posiada poważne ograniczenia w dużych ubytkach kostnych z powodu ...
BOSTON, USA: Około 120 uczestników z 27 krajów zebrało się w Bostonie w dniach 16–18 czerwca, aby wziąć udział w przełomowym momencie w historii ...
Wstęp
Ze względu na efektywność leczenia implantologia stanowi jedną z nowoczesnych metod zaopatrzenia protetycznego po częściowej utracie ...
Autorzy przedstawiają przypadki pacjentów z bardzo zaawansowanym poziomym zanikiem kości szczęki i żuchwy. Na podstawie szczegółowej ...
W niniejszym artykule przedstawiono wybrane przypadki leczenia implantoprotetycznego z wykorzystaniem systemu BEGO Semados z praktyki autora oraz ...
W niniejszym artykule przedstawiono wybrane przypadki leczenia implantoprotetycznego z wykorzystaniem systemu BEGO Semados z praktyki autora oraz ...
Zaprezentowany przypadek pokazuje sposób wykonania stałego uzupełnienia protetycznego w sytuacji znacznego zaniku tkanki kostnej żuchwy. Użycie ...
Zaprezentowany przypadek pokazuje sposób wykonania stałego uzupełnienia protetycznego w sytuacji znacznego zaniku tkanki kostnej żuchwy. Użycie ...
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
8:00 (CET) Warsaw
Nacho Fernández-Baca DDS, MSc
Webinarium na żywo
czw. 11 czerwca 2026
1:00 (CET) Warsaw
Webinarium na żywo
czw. 11 czerwca 2026
7:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East





































Since 85 percent of lower backpain remains nonetheless undiagnosable and difficult to prescribe proper treatment
for the best guideline is always to start by attempting to alleviate the pain using the most easy, most cost efficient and non-invasive
methods possible.