W codziennej praktyce stosowanie cyfrowej analizy leczenia staje się coraz popularniejsze nie tylko na poziomie pojedynczych badań, lecz również w postaci tworzenia złożonych obiektów cyfrowych, które są zbudowane na bazie łączenia trójwymiarowych obiektów, jak skany w postaci CBCT oraz modeli STL uzyskanych po zeskanowaniu powierzchni zębów. Proces łączenia danych staje się coraz prostszy z uwagi na uproszczenie obsługi oprogramowania i możliwości techniczne. Niniejszy artykuł ma na celu przedstawienie praktycznych zastosowań modeli hybrydowych.
W naszej klinice korzystamy z różnorodnego oprogramowania, które wykorzystywane jest głównie do diagnostyki i planowania leczenia ortognatycznego, implantologicznego i protetycznego, a także do projektów z zakresu stomatologii estetycznej. Wspólnym mianownikiem dla tego rodzaju diagnostyki jest wykorzystywanie złożonych modeli hybrydowych (Ryc. 1). Do tworzenia wizualizacji zabiegu ortognatycznego korzystamy z oprogramowania Dolphin Software Imaging. W skrócie: na bazie tomografii wolumetrycznej tworzymy model głowy pacjenta, który dzięki różnicy w gęstości tkanek jest podzielny, co znaczy, że woksele o wspólnej gęstości tworzą różne powierzchnie odpowiadające np. tkance twarzy lub kośćcowi twarzoczaszki (Ryc. 2).
Kolejnym etapem jest nałożenie na tkanki twarzy grafiki będącej dwuwymiarowym zdjęciem w formacie jpg lub trójwymiarowym w formacie obj. Ze względu na brak uniwersalnego i prostego w użyciu aparatu 3D wykorzystujemy zdjęcia dwuwymiarowe en face. W ten sposób tworzymy maskę twarzy, która łączy obraz twarzy pacjenta z jej kształtem (Ryc. 3). Wieloetapowy proces tworzenia modelu uwzględnia również wyodrębnienie kości szczęki i żuchwy, które w zależności od planowanego zabiegu dzielone są na segmenty kostne (Ryc. 3a).
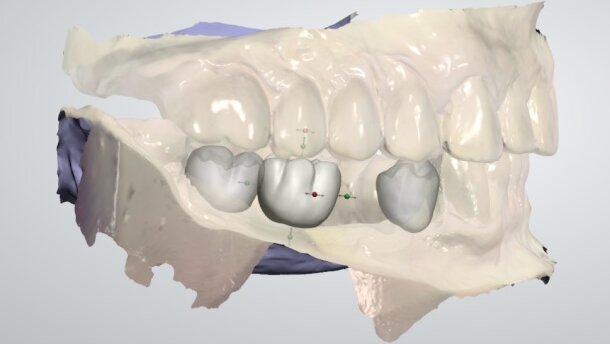
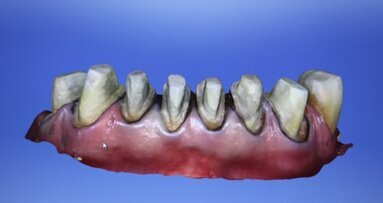
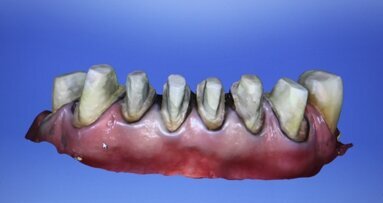
Ze względu na specyfikę badań CBCT, powierzchnia zębów w takim modelu jest nieodpowiednia, jeżeli chodzi o opracowanie na jej podstawie szyny śródoperacyjnej – szczególnie w przypadku pacjentów noszących metalowe aparaty ortodontyczne i współwystępowania zgryzu głębokiego, gdzie artefakty uniemożliwiają prawidłową analizę badania. W takiej sytuacji wykorzystujemy skany łuków zębowych pobrane skanerem wewnątrzustnym Trios (Ryc. 4). Umożliwia on utworzenie modelu w którym aparat ortodontyczny nie powoduje powstawania artefaktów i który w pełni odpowiada obrazowi w jamie ustnej (Ryc. 5). Oprogramowanie 3Shape umożliwia eksport skanów w formacie STL, które są nakładane na odpowiadające im łuki w modelu (Ryc. 6 i 7).
Po nałożeniu powierzchni STL na model CBCT usuwamy jego część dublującą łuki zębowe. W ten sposób otrzymujemy model hybrydowy, na którym łączą się ze sobą dane z CBCT, skanera wewnątrzustnego oraz zdjęcia fotograficznego (Ryc. 8). Dzięki temu, w jednym miejscu można przeanalizować, jak wyglądają relacje linii twarzy względem położenia kości szczęki i żuchwy oraz pozycji koron zębów, a także jaki wpływ na te relacje będzie miał planowany przez chirurga zabieg. Na jego podstawie można zaprojektować płytkę zgryzową do przeniesienia segmentów szczęki i żuchwy w zaplanowane wcześniej pozycje (Ryc. 9). Zasada tworzenia płytki polega na użyciu pozycji wyjściowej zębów szczęki lub żuchwy i jej zestawieniu z planowaną nową pozycją łuku przeciwstawnego, w ten sposób tworzymy klucz, który śródzabiegowo jest umieszczany pomiędzy łukami i wymusza określone wcześniej zaplanowane przesunięcia odłamów kostnych (Ryc. 10). Po repozycji odłamów są one zespalane i stanowią pozycję wyjściową dla przesunięć łuku przeciwstawnego. Po zaplanowaniu zabiegu z oprogramowania eksportowane są modele STL płytki, na podstawie których możemy wyfrezować lub wydrukować cyfrowy obiekt w postaci fizycznego przedmiotu.
Wizualizacja jest również platformą dla wymiany informacji z pacjentami, dzięki niej można łatwo przedstawić, na czym polega zabieg i w jaki sposób rodzaj zabiegu lub jego zakres przekładają się na zmiany kształtu twarzy pacjenta (Ryc. 11). Na jednym z etapów przygotowania modelu odznacza się punkty kostne i odpowiadające im punkty skórne, dzięki temu przesunięciom segmentów kostnych odpowiadają zmiany kształtu powierzchni twarzy. Prezentacja jest możliwa dla wszystkich 3 płaszczyzn modelu. Pacjent w jednym oknie programu może również zobaczyć różnicę planowanego leczenia wobec stanu wyjściowego.
W naszej klinice posiadamy możliwość frezowania projektowanych elementów na 5-osiowej frezarce RS CNC 5 (Ryc. 12). W zależności od potrzeb możemy używać materiałów: POM, PMMA, CrCo, aluminium, tytan, cyrkon, kostki E-Max, drewno. Każdy model STL jest podstawą do wytwarzania modeli fizycznych (Ryc. 13), a w zależności od metody, drukowanie lub frezowanie podlega jeszcze postprocesingowi (Ryc. 14 i 14a) – stworzeniu pliku produkcyjnego, w którym maszyna ma określone, w jaki sposób ma się poruszać i za pomocą jakich narzędzi ma pracować, żeby wytworzyć dany przedmiot. Zwracam uwagę na część produkcyjną, ponieważ z mojego niewielkiego doświadczenia wynika, że aby planowanie mogło w pełni przełożyć się na wyniki leczenia, wymaga równie precyzyjnie przeprowadzonego etapu produkcji elementów niezależnie, czy mowa o szynach do ortognatyki, czy o rozległych mostach na kilkunastu implantach. Następnie plik wsadowy dla maszyny CNC (Computer Numeric Cutter – komputerowo sterowana frezarka numeryczna) jest przesyłany do oprogramowania sterującego samą frezarką (Ryc. 15). W zależności od materiału oraz skomplikowania geometrii wytwarzanego przedmiotu czas frezowania wynosi od kliku minut dla cyrkonowej czapki do kilkunastu godzin dla mostów na 14 implantach z tytanu.
Kolejnym zastosowaniem modelu hybrydowego jest projektowanie szablonów implantologicznych za pomocą programu Implant Studio (Ryc. 16). Program umożliwia projektowanie pozycji implantu w stosunku do warunków kostnych oraz odbudowy protetycznej na zasadzie a priori. Do utworzenia modelu hybrydowego wymagane są 3 różne składowe: tomografia szczęk pacjenta w okluzji (Ryc. 17) lub w przypadku pacjentów bezzębnych – tomografia pacjenta w protezach i tomografia samych protez tymczasowych (Ryc. 18) oraz modele STL, które mogą pochodzić ze skanera wewnątrzustnego lub laboratoryjnego (Ryc. 19) – w tym przypadku istnieje możliwość wykorzystywania tradycyjnych modeli gipsowych.
Podobnie, jak przy wizualizacji, program importuje tomografię w postaci plików DICOM, następnie trzeba określić potrzebną część badania w celu optymalizacji wielkości danych (Ryc. 20). Kolejno należy zorientować CBCT w stosunku do płaszczyzny zgryzowej, w odniesieniu do której odznacza się przebieg łuku zębowego – na jego podstawie powstaje przekrój podobny do pantomogramu, ale niebędący zdjęciem sumacyjnym, lecz obrazem pojedynczej warstwy. Ten obraz jest punktem odniesienia, względem którego można nawigować przebieg nerwu zębodołowego w 2 płaszczyznach w przypadku planowania zabiegu w żuchwie.
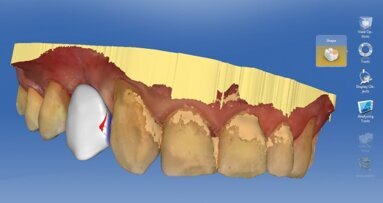
Przebieg nerwu wyznacza się przez odznaczenie kolejnych punktów za pomocą grubej czerwonej linii (Ryc. 21). W każdej chwili można zmieniać jego zadaną średnicę, obejmując przebieg kanału nerwu. Następnie nakładamy model STL na obraz CBCT, gdzie jak w przypadku wizualizacji, należy sparować co najmniej 3 odpowiadające sobie punkty na obu powierzchniach (Ryc. 22). Na modelu STL projektujemy wstępny kształt przyszłej odbudowy protetycznej (Ryc. 23), dzięki temu pozycja implantów, którą zaplanujemy będzie uwzględniała działania protetyka i – tak, jak w przypadku wizualizacji, która stanowiła platformę do wymiany informacji pomiędzy lekarzem a pacjentem, tak wizualizacja implantacji służy do wypracowania pomiędzy chirurgiem a protetykiem optymalnej pozycji implantu na długo przed samym zabiegiem. Wstępnie można określić, czy w danym przypadku istnieje możliwość otrzymania zadowalającego profilu wyłaniania, czy w odcinku przednim możliwa będzie odbudowa za pomocą korony przykręcanej, jak wyglądają relacje pomiędzy długością implantu, wyrostka a wysokością przyszłej odbudowy protetycznej.
Na etapie pozycjonowania implantu możemy wybierać systemy implantologiczne z określonymi długościami i średnicami implantów, definiujemy strefę bezpieczeństwa, w której promieniu nie powinny znajdować się inne struktury anatomiczne i implanty. Na tak zbudowanym modelu hybrydowym mamy możliwość regulacji widoczności wszystkich jego składowych – od kośćca przez skany STL uzębienia po wszystkie składowe implantu oraz przebieg nerwu zębodołowego (Ryc. 24).
Po zaplanowaniu finalnej pozycji implantu przystępujemy do tworzenia szablonu, dla którego możemy określić jego grubość i przebieg. Sam szablon jest złożony z części retencyjnej, która będzie go pozycjonowała na podłożu zabiegowym oraz oczek, w których umieszcza się prefabrykowane metalowe tulejki w zależności od użytego systemu implantologicznego (Ryc. 25 i 25a,b). Zasadą, na której projektowane są pozycje dla tulejek jest tzw. off set, tzn. poziom górnej krawędzi tulejki, która zatrzymuje wiertło podczas wiercenia otworu w kości znajduje się w określonej odległości od poziomu, na jakim znajdzie się początek i koniec wkręconego implantu. Jednocześnie, do pracy z szablonami wykorzystywane są specjalnie do tego dostosowane komplety wierteł implantologicznych, które w części pomiędzy uchwytem a częścią pracującą posiadają cylinder dopasowany średnicą do tulejki w ten sposób, że nie blokuje obrotów wiertła, ale stabilizuje je na tyle, że wymusza wywiercenie otworu w zadanej pozycji. W systemie, na którym pracujemy jest jeszcze podział na tulejki pod implanty „narrow” oraz te przeznaczone pod platformy „standard” i „wide”. W zależności od preferencji, możemy określić, by szablon był wzmacniany dodatkowymi elementami lub regulować wartość retencji szablonu na zębach albo jego grubość.
Efektem planowania jest cyfrowy projekt szablonu oraz opis implantacji, w którym zawarte są wszystkie dane dotyczące pacjenta, zabiegu oraz przekroje, na których pokazano zaplanowany przebieg implantu w 3 płaszczyznach (Ryc. 26). Model szablonu możemy wyciąć z przeźroczystego PMMA lub z bardziej elastycznego materiału. Szablony, które do tej pory wyciąłem, pasowały na tyle dokładnie, że klinowały się na zębach po charakterystycznym kliknięciu, co odpowiadało wprowadzeniu retencji szablonu w podcień.
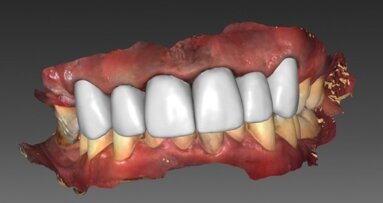
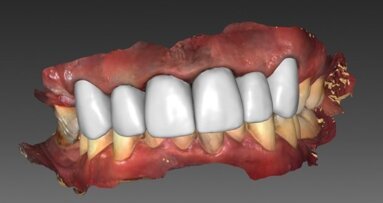
Program umożliwia również wytwarzanie szablonów dla pacjentów bezzębnych. Podstawę dla uzyskania takiego szablonu stanowi CBCT protezy tymczasowej pacjenta oraz pacjenta w protezach. Punkty odniesienia, dzięki którym można zbudować w takim przypadku model hybrydowy stanowią znaczniki radiologiczne – można je uzyskać w łatwy i szybki sposób, nanosząc punktowo ciepłą gutaperkę. Oprogramowanie posiada możliwość regulacji gęstości tomografii, można więc wyodrębnić z klasycznej tomografii protezy ostry model STL wraz z punktami odniesienia. Taki model zostaje spozycjonowany na podstawie tomografii pacjenta w protezach względem kości szczęki i żuchwy (Ryc. 27). Na jego podstawie możliwe jest wytworzenie szablonu, który będzie z jednej strony powieleniem protezy i będzie zawierał loże pod tulejki wymuszające zaplanowaną pozycję implantów (Ryc. 28). Program umożliwia zgrupowanie wszystkich lub wybranych implantów w łuku w grupy, które będą względem siebie równoległe. Podstawową zaletą takiego rozwiązania to fakt, że pozycje implantów uwzględniają w takim przypadku nie tylko przebieg wyrostka zębodołowego, ale również pozycję koron z użytkowanej protezy, w ten sposób konstrukcja protetyczna zaprojektowana na takiej podstawie przebiega w możliwie optymalnym położeniu względem wyrostka zębodołowego.
Tego typu programy staję się standardem, jeżeli chodzi o skomplikowane przypadki, w których działanie „z ręki” wydaje się niemożliwe, np. pacjenci z brakami w odcinku przednim, gdzie ilość miejsca w kości praktycznie odpowiada wielkości implantu (Ryc. 29 i 29a). Do tej grupy pacjentów należą również osoby z zanikłym wyrostkiem zębodołowym żuchwy, gdzie granice dla wprowadzenia implantu z jednej strony stanowi kanał nerwu, a z drugiej kość zbita żuchwy (Ryc. 30). Program jest też pomocny w diagnostyce w zakresie przeszczepów kości do wyrostka zębodołowego w przypadku pacjentów po urazach komunikacyjnych (Ryc. 31).
Kolejnym zastosowaniem modelu hybrydowego było częściowe wykonanie protokołu DSD za pomocą Dental Designer System. Należy zaznaczyć, że również DSD w swojej istocie wykorzystuje te same zasady, co w przypadku wizualizacji oraz planowania szablonów – chodzi o łączenie cyfrowo uzyskanych obrazów dla analizy i planowania na modelu powstałym przez połącznie fotografii i jej analizę. W swojej pracy podjąłem próbę wykonania nakładek na zęby pacjentki nie poprzez wykonanie mock’up lecz przez wycięcie gotowych nakładek z PMMA (Ryc. 32). Za podstawę przyjąłem analizę przeprowadzoną w tradycyjny sposób za pomocą DSD. Wyniki zostały przeniesione przez skan gipsowego modelu do Dental Designer System, następnie zaprojektowano zblokowane licówki, które jako monolit zostały wyfrezowane z PMMA (Ryc. 33 i 33a).
We wszystkich opisanych przypadkach mamy do czynienia z wykorzystywaniem informacji, jakie otrzymujemy z analizy modeli hybrydowych w zależności od zastosowania. Na ich podstawie można wdrażać do leczenia elementy produkowane w technologii CAM. To widoczny rozwój stomatologii cyfrowej, która jeszcze nie jest powszechna, choć jej zastosowanie z pewnością podnosi jakość diagnozowania, komunikacji z pacjentem i leczenia. W tej dziedzinie każdy rok przynosi wiele nowych rozwiązań mających na celu uproszczenie skomplikowanych procesów i powodujących, że technologie cyfrowe w stomatologii są coraz bardziej spójne i przystępne.
Jeszcze do niedawna moi pacjenci uznaliby, że pełne leczenie z wykonaniem ceramicznej korony lub mostu podczas jednej wizyty to fikcja. Technologia ...
Czasami trafiają do nas zdesperowani pacjenci oczekujący całkowitej rehabilitacji estetyczno-funkcjonalnej. Najważniejszą rolą lekarza jest dobre ...
Czasami trafiają do nas zdesperowani pacjenci oczekujący całkowitej rehabilitacji estetyczno-funkcjonalnej. Najważniejszą rolą lekarza jest dobre ...
Scan_Lab to nowoczesne laboratorium protetyki komputerowej oraz lider rynku w wypożyczaniu i sprzedaży skanerów 3D. Firma wykonuje pełen zakres prac ...
W artykule przedstawiono przypadek pacjentki, która przez wiele lat nie mogła rozpocząć leczenia z obawy przed licznymi zabiegami. Decydującym ...
W artykule przedstawiono przypadek pacjentki, która przez wiele lat nie mogła rozpocząć leczenia z obawy przed licznymi zabiegami. Decydującym ...
Stosowanie skanerów wewnątrzustnych w gabinetach dentystycznych to już powszechna praktyka, która daje wiele możliwości. Wykonanie ...
Stosowanie skanerów wewnątrzustnych w gabinetach dentystycznych to już powszechna praktyka, która daje wiele możliwości. Wykonanie ...
Na początku lutego br. w hotelu Hilton we Wrocławiu spotkało się ponad 130 lekarzy i techników stomatologicznych, którzy zapoznali się z ...
WROCŁAW, Polska: Rozwój stomatologii estetycznej i multidyscyplinarnej wpisuje się w rozwiązania, jakie firma Align Technology wprowadza na rynek z ...
Webinarium na żywo
wto. 24 lutego 2026
7:00 (CET) Warsaw
Prof. Dr. Markus B. Hürzeler
Webinarium na żywo
wto. 24 lutego 2026
9:00 (CET) Warsaw
Prof. Dr. Marcel A. Wainwright DDS, PhD
Webinarium na żywo
śro. 25 lutego 2026
5:00 (CET) Warsaw
Prof. Dr. Daniel Edelhoff
Webinarium na żywo
śro. 25 lutego 2026
7:00 (CET) Warsaw
Webinarium na żywo
czw. 26 lutego 2026
2:00 (CET) Warsaw
Webinarium na żywo
wto. 3 marca 2026
5:00 (CET) Warsaw
Dr. Omar Lugo Cirujano Maxilofacial
Webinarium na żywo
śro. 4 marca 2026
2:00 (CET) Warsaw
Dr. Vasiliki Maseli DDS, MS, EdM



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East













































To post a reply please login or register