W prezentowanym przypadku przedstawiono, jak z powodzeniem krótkie implanty zostały wykorzystane do rehabilitacji protetycznej atroficznej żuchwy, bez konieczności przeprowadzania skomplikowanych procedur augmentacyjnych, z uzyciem uzupełnienia protetycznego pozbawionego metalu (Trinia), w systemie CAD/CAM z materiału wzmacnianego żywicą. Szkielet Trinii może być pokrywany materiałem kompozytowym lub konwencjonalnym akrylem.
W 2010 r. po raz pierwszy zrealizowano koncepcję odbudowy protetycznej pełnego łuku zębowego, osadzoną jedynie na 4 krótkich implantach Bicon przy pomocy stałego uzupełnienia z materiału pozbawionego metalu (Trinia™), tj. przy użyciu systemu CAD/CAM ze wzmocnionego włókna. Uwzględniając mechaniczne i kliniczne właściwości tego materiału, wyniki badań klinicznych przeprowadzonych w 3 różnych ośrodkach implantologicznych jednoznacznie pokazały sukces Trinii™. Kolejnym czynnikiem umożliwiającym zastosowanie Trinii™ stała się charakterystyczna dla implantów Bicon cecha pozwalająca na 360-stopniowe, uniwersalne pozycjonowanie łącznika oraz bezpieczne, bakteriooporne stożkowe połączenie implantów Bicon® z łącznikami. Daje to możliwość korzystania z protezy wykonanej z Trinii™, jej właściwe położenie i osadzenie łączników w studni implantów.
Szkielet z Trinii™ może być pokryty dowolnym kompozytem technicznym albo wykonany z wykorzystaniem konwencjonalnego akrylu.
W przedstawionej prezentacji przypadku pokazano, jak z powodzeniem krótkie implanty zostały wykorzystane do rehabilitacji protetycznej atroficznej żuchwy, bez skomplikowanych procedur augmentacyjnych i odbudów protetycznych stosowanych w minionej dekadzie.
Materiał i metody
Do zaopatrzenia poniższego przypadku użyto impalntów Bicon (Bicon LLC, Boston, MA, USA), a odbudowę wykonano przy użyciu CAD/CAM na bazie szkieletu włókien wzmocnionych żywicą (Trinia™) i tradycyjnego akrylu.
Cechą charakterystyczną implantów Bicon jest ich makrostruktura, zawarta w kształcie implantu, tj.: szerokie lamele tworzące formułę „plateau”, pochyły kołnierz i studnia implantu utrzymująca łącznik za pomocą systemu „locking taper” (bezśrubowe, samohamowne połączenie stożkowe cechujące się niezwykłą szczelnością i wytrzymałością, wykluczające mikroruchy i uniemożliwiające przenikanie bakterii).
Kształty „plateau” są istotą biomechamicznej wydajności, pozwalając na stosowanie szerokich platform krótkich implantów we wszystkich możliwych przypadkach w jamie ustnej. Ich wprowadzanie do łoża osteotomijnego, które jest preparowane atraumatycznie, przy użyciu wierteł z rotacją 50 obr./min., odbywa się przy udziale mechanicznego nacisku.
Niezliczone mikroretencje stworzone na końcach lameli ze ścianami łoża osteotomijnego zapewniają pierwotną stabilizację w miejscu implantacji. Ponadto, szerokość przestrzeni pomiędzy lamelami pozwala uniknąć kompresji na ścianach kości i stanowi miejsce dla krwi, pozwalając na szybkie formowanie kości bez procesów resorpcji, stwarzając miejsce dla nowej kości. Powstaje więc kość z kanałami Haversa i naczyniami krwionośnymi, które umożliwiają przebudowę kości wokół implantu. To zapewnia stabilizację implantu w każdej sytuacji z udziałem biomechanicznych bodźców.
Pochyły kołnierz implantu jest istotnie ważny dla stabilizacji poziomu wysokości kości wyrostka zębodołowego po uzyskaniu osteointegracji i dla funkcji implantu. Kształt implantu Bicon oferuje „platform switching” (przełączanie platformy) ze zbieżnym ku górze kołnierzem od najszerszego wymiaru pierwszej lameli, pogrążonego 2-3 mm poniżej szczytu wyrostka zębodołowego.
U naszego pacjenta zostały użyte 2 implanty o długości 5 mm, pogrążone 3 mm poniżej szczytu kości. To zapewni przyrost kości powyżej szyjki implantu, nawet jeżeli implant jest osadzony poniżej tylko 1 mm do szczytu wyrostka zębodołowego podczas procedury chirurgicznej.
Pozwala to strukturom powyżej, takim jak: szczyt wyrostka zębodołowego kości, okostna i nabłonek, na wzrost wokół półkolistej – hemisferycznej podstawy łącznika i daje wystarczającą przestrzeń dla zachowania i wzrostu brodawki dziąsłowej.
Innym ważnym czynnikiem dla długoterminowego utrzymania stabilnego poziomu kości jest bakteriooporne połączenie pomiędzy implantem i łącznikiem. Jeżeli zachowanie poziomu kości wyrostka zębobołowego i formowanie brodawki można osiągnąć jedynie wtedy, kiedy implant jest pogrążony subkrestalnie i przez „platform switching” na poziomie szyjki implantu, to konieczny jest warunek istnienia hermetycznego połączenia implant-łącznik dla wyeliminowania mikroprzecieku bakteryjnego.
Bez tego warunku, umieszczanie subkrestalne implantu, bez szczelności bakteryjnej może skutkować gwałtownym pojawieniem się patogenów wokół struktur witalnych, kości, okostnej i nabłonka. Rezultatem może być resorpcja zapalna kości będąca wynikiem periimplantitis.
Stożek samohamowny Bicon’a jest czynnikiem zapewniającym stabilność poziomu kości wokół implantu, ze zbieżnym ku górze kołnierzem implantu pogrążonego subkrestalnie. „Locking taper” jest precyzyjnym połączeniem porównywalnym z tzw. zimnym spawem dwóch powierzchni tego samego materiału, które są połączone pod ciśnieniem. W ten sposób utlenione warstwy powstają zarówno na trzpieniu łącznika, jak i powierzchni studni implantu.
Protetyczne komponenty (jednoczęściowe tytanowe łączniki wykonane z tego samego materiału co implant) zapewniają maksimum mechanicznej wytrzymałości i optimum biokompatybilności. Poddziąsłowa półsferyczna geometria łącznika jest idealna dla tkanki łącznej w okolicy implantu.
Łączniki mocowane są w studni implantów za pomocą postów o rozmiarach: 2 mm, 2,5 mm, 3 mm. Implanty o platformie 3 mm, 3,5 i 4 mm posiadają studnię dla 2 mm trzpieni łączników, a implanty o platformie 4,5 mm, 5 mm, 6 mm łączą się z abutmentami o 3 mm postach łączników.
Posty wszystkich łączników mają szerokość profili wyłaniania 3,5, 4, 5 lub 6,5 mm, wykorzystywane w zależności od naturalnych, anatomicznych kształtów tkanek miękkich. Rozmiary łączników nie zależą wówczas od szerokości implantów, co oznacza, że do każdej platformy może zostać użyty każdy z 4 rozmiarów profili wyłaniania różnych łączników.
Różne profile wyłaniania rozpoczynają się od 2 mm, 2,5 mm i 3 mm od poziomu szczytu wyrostka zębodołowego.
Geometria łączników pozwala na przełączanie platformy (zmiany rozmiarów) nawet na poziomie odbudowy protetycznej, co jest bardzo ważne w zarządzaniu tkankami miękkimi – tkanką łączną i nabłonkiem.
Przestrzeń nadokostnowa znajdująca się od 2-3 mm postu łącznika do jego najszerszego hemisferycznego rozmiaru 3-6,5mm stanowi rezerwuar dla tkanki łącznej, czego rezultatem jest optymalnie zachowana brodawka dziąsłowa i girlanda.
W przedstawianym przypadku zostały wybrane łączniki o 3 mm poście, ponieważ implanty 4,5 x 8 mm miały studnie o takiej średnicy.
Wysokości postu łącznika, kąt nachylenia i szerokości zostały wybrane w laboratorium w zależności od pozycji implantu z uwzględnieniem anatomii wyrostka zębodołowego.
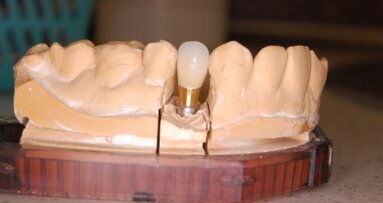
Trinia™ w CAD/CAM jest materiałem z układem wielokierunkowych włókien wzmacnianych żywicą, które niezależnie od swojej niewielkiej wagi charakteryzują się niezwykłą wytrzymałością na siły okluzyjne.
Opis przypadku
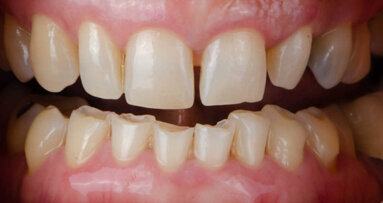
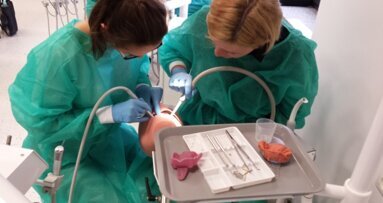
52-letni pacjent, mężczyzna z zaawansowaną atrofią wyrostka zębodołowego żuchwy był leczony implantologicznie za pomocą 4 krótkich implantów. Obustronnie w okolicach kłów założono 2 krótkie implanty (4,5 x 8 mm) oraz 2 implanty ultrakrótkie (4 x 5 mm) obustronnie w okolicach pierwszych trzonowców (Ryc. 1).
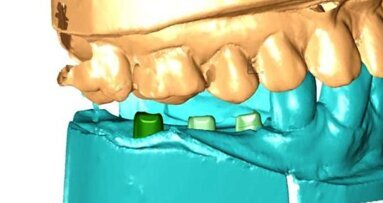
Implanty zostały wszczepione podczas 2-etapowej procedury chirurgicznej i odsłonięte po okresie 3-miesięcznego gojenia (Ryc. 2 i 3). Klinicznie leczenie protetyczne rozpoczęło się od wycisków z poziomu implantów, za pomocą zielonych transferów wyciskowych z odpowiadającymi ich rozmiarom do studni implantu 3 mm czapkom akrylowym. Determinują one pozycję transferu w masie wyciskowej (Ryc. 4).
Po wyjęciu wycisku pełnego łuku, zielone transfery wyciskowe zostały usunięte ze studni implantów i wraz z tego samego koloru analogami implantów włożone do odpowiadających im czapek akrylowych znajdujących się w wycisku. Przed odlaniem modelu gipsowego wykonywano maskę dziąsłową dookoła transferów wyciskowych imitującą kontur tkanek miękkich na późniejszym modelu gipsowym. Modele gipsowe zostały użyte do rejestracji zwarcia przy pomocy woskowych wzorników zgryzowych.
Po artykulacji modeli wybrano właściwe łączniki z największą możliwą hemisferyczną podstawą i założono do odpowiadających im analogów implantów w modelu gipsowym. Łączniki wyfrezowano w celu uzyskania ich równoległości (Ryc. 5). Model z wyfrezowanymi łącznikami został użyty do sporządzenia z pasków światłoutwardzalnej żywicy i ustawionych w nich zębów przymiaru w jamie ustnej.
Po próbie woskowej protezy w jamie ustnej, wykonana została silikonowa maska-klucz dla protezy na modelu od strony przedsionkowej i powierzchni żujących zębów. Nacięcie rowków – indeksowanie od strony przedsionkowej części maski poprzedzało wykonanie analogicznego klucza od strony językowej. Ponadto, w części przedsionkowej modelu gipsowego stworzono kanały odpływowe w celu zapobieżenia zamknięciu pęcherzy powietrza, podczas wlewania płynnego akrylu przez otwór pozostawiony w części językowej maski.
Na modelu gipsowym, przed zdjęciem protezy woskowej, zakreślono ołówkiem na wyrostku zębodołowym zakres płyty przyszłego uzupełnienia.
Usunięte z protezy zęby wyczyszczono i stworzono miejsca retencyjne na ich powierzchniach, a następnie przytwierdzono do części przedsionkowej maski-klucza klejem cjanoakrylowym. W celu uzyskania właściwego efektu kosmetycznego girlandy dziąsłowej, na okolicę przyszyjkową zębów, na masce silikonowej nałożono cienką warstwę jasnej żywicy.
W celu sprawdzenia dokładności pracy ponownie wprowadzono na model maskę okluzjną i konstrukcję z żywicy. W razie konieczności pasek żywicy może być korygowany przez dodawanie wosku lub znoszenie nadmiarów za pomocą wiertła. Przed izolacją i cyfrowym skanowaniem przestrzeń między częścią dodziąsłową przęsła konstrukcji a szczytem bezzębnego wyrostka, obrysowana ołówkiem, wypełniana jest miękkim materiałem, tak że wyfrezowana struktura może mieć kontakt z błoną śluzową (Ryc. 6). Po skanowaniu modelu z oszlifowanymi łącznikami i paskiem żywicy były osobno izolowane i skanowane, a następnie włókna żywicy Trinii™ były cyfrowo obrabiane, w celu uzyskania 7-milimetrowej grubości i 30 mikronów przestrzeni dla cementu w studniach dla wyfrezowanych części łączników oraz dla uzyskania maksymalnego przedłużenia ramienia konstrukcji ku tyłowi do 21 mm. W razie konieczności, zakres frezowanej struktury Trinii™ może być zmniejszony ręcznie.
Po oczyszczeniu alkoholem wyfrezowanej struktury Trinii™, umieszczeniu na łącznikach w modelu, w razie konieczności, należy dokonać korekty łączników, zmodyfikować krawędzie struktury łączników powierzchni wewnętrznej konstrukcji. Powierzchnie struktury powinny być obłe, wypukłe, pozbawione wklęsłości. Dodatkowo, struktura Trinii™ została wykorzystana jako klucz w celu potwierdzenia toru wprowadzenia protezy oraz sekwencji umieszczania oszlifowanych łączników na modelu.
Po wykonaniu opisywanych czynności części maski silikonowej zostały odpowiednio sklejone ze sobą na modelu za pomocą kleju cjanoakrylowego. W przedniej części maski silikonowej, od strony językowej, przez wycięty otwór wlano żywicę akrylową. Końcowa polimeryzacja była uzyskiwana poprzez umieszczenie silikonu i modeli w gorącej wodzie pod ciśnieniem 3 barów.
Po zakończeniu polimeryzacji proteza z Trinii™ została usunięta z silikonu, a następnie polerowana w konwencjonalny sposób. Klinicznie, po usunięciu tymczasowych łączników ze studni implantów, przynajmniej 2 oszlifowane łączniki wprowadzono do protezy. W razie konieczności, w celu stabilizacji, przed wprowadzeniem do jamy ustnej, do studni implantów łączników zaaplikowano wazelinę (Ryc. 8).
Luźno ufiksowany łącznik łatwo został wprowadzony do studni implantu (Ryc. 9). Po wstępnym umiejscowieniu łącznika proteza została usunięta, a łącznik ostatecznie wbity. Procedurę osadzania kontynuowano do ostatecznego wprowadzenia wszystkich łączników (Ryc. 10-12). Proteza mogła być rodzajem klucza, wg którego łączniki były umiejscawiane w studniach implantów.
W celu ułatwienia usunięcia nadmiarów ostatecznego lub tymczasowego cementu odizolowano część dośluzówkową protezy wazeliną. Przed wprowadzeniem protezy do jamy ustnej aplikowano niewielką ilość cementu w otwory szkieletu Trinii™. Nadmiar cementu został usunięty spod płyty protezy za pomocą powietrza. Oceniono i skorygowano warunki okluzyjne (Ryc. 13 i14).
embedImagecenter("Imagecenter_1_826",826, "large");
Podsumowanie
Bez względu na rodzaj materiału, który ostatecznie został użyty do pokrycia struktury Trinii™, niezbędne było wykonanie wałów zwarciowych w celu ustalenia wysokości zwarcia i przymiarka protezy woskowej przed wyfrezowaniem struktury Trinii™ w systemie CAD/CAM.
W opisanym przypadku klinicznym użyto zębów wykonanych z kompozytu Meyor, który gwarantował dobrą dystrybucję sił biomechanicznych wokół 4 krótkich implantów.
W naszych obserwacjach pacjentów leczonych opisaną techniką i w 60 innych przypadkach pacjentów leczonych w 3 różnych centrach implantologii stomatologicznej wykazano stabilny poziom tkanek miękkich i kości, bez jej resorpcji wokół „platform switching” szyjek krótkich implantów. Proteza stała oparta tylko na 4 implantach zasługuje na kliniczne, długoterminowe badania naukowe ze względu na niski koszt, krótki czas leczenia, małą inwazyjność kliniczną i przez to większą akceptację pacjenta.
Niniejszy artykuł ukazał się w nr 1/2013 CAD/CAM
Piśmiennictwo dostępne u wydawcy.
Kontakt:
Prof. Mauro Marincola
Via dei Gracchi 285
I-00192 Roma, Italy
e-mail: mmarincola@gmail.com
MALMÖ, Szwecja: Badania wykazały, że bruksizm nie tylko powoduje uszkodzenie zębów, ale może również skutkować niepowodzeniem w implantologii. Aby ...
Nowoczesne materiały stomatologiczne umożliwiają rekonstrukcję tkanek w sposób zbliżony do warunków naturalnych, co zapewnia pacjentowi ...
Celem niniejszej pracy jest porównanie odbudowy protetycznej na łącznikach indywidualnych wykonanych technologią CAD/CAM w przypadku braku ...
Celem pracy było określenie siły potrzebnej do rozłączenia precyzyjnych elementów retencyjnych służących do mocowania protezy typu ...
Celem pracy było określenie siły potrzebnej do rozłączenia precyzyjnych elementów retencyjnych służących do mocowania protezy typu ...
„Nowoczesna protetyka od kuchni” to cykl kursów teoretyczno-praktycznych, prowadzonych przez dr. n. med. Marcina Krywulta. Już w ...
Już w kwietniu odbędą się kolejne kursy teoretyczno-praktyczne z cyklu: „Nowoczesna protetyka od kuchni”. Prowadzi je dr n med. Marcin ...
14-15 listopada br. w Warszawie odbędzie się jedno z najbardziej popularnych szkoleń wprowadzających w tematykę prac protetycznych opartych na ...
Nowoczesne kompozyty techniczne zapewniają estetykę nie gorszą niż prace ceramiczne, pozwalają też na modyfikację lub naprawy w razie potrzeby. ...
GOTHENBURG, Szwecja: Tworzenie się biofilmu na implantach dentystycznych jest dużym wyzwaniem dla stomatologów. Powoduje to duże niedogodności dla ...
Webinarium na żywo
czw. 4 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
8:00 (CET) Warsaw
Nacho Fernández-Baca DDS, MSc
Webinarium na żywo
czw. 11 czerwca 2026
1:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East





































To post a reply please login or register