Fotobiomodulacja (PBM) jest medycznym narzędziem, które powinno być wykorzystywane przez osoby przeszkolone w zakresie laserowej wiedzy medycznej. Laserowa modulacja i stymulacja tkanek powinny być zastosowane po zabiegu chirurgicznym, zgodnie z indywidualnym podejściem do pacjenta, w celu przyśpieszenia gojenia ran. Zgodnie ze słowami Hipokratesa, obowiązkiem każdego lekarza jest szukanie bardziej efektywnych procedur leczenia dla pacjentów, dających lepsze efekty leczenia z jak najmniejszymi efektami ubocznymi dla lepszej jakości ich życia.
Jedna z głównych zasad działająca w przyrodzie mówi, że światło jest źródłem życia. Każda żyjąca komórka emituje fotony zwane biofotonami. Jest to zasada, dzięki której terapia LLLT może być z sukcesem stosowana leczniczo, a wykonana zgodnie z procedurą odpowiednią dla danego pacjenta, nie wywoła jakichkolwiek uszkodzeń i efektów ubocznych w ludzkim ciele.
Pomimo, że PBM jest z powodzeniem stosowana od ponad 30 lat, wciąż trwają badania oceniające jej szczegółowy mechanizm działania2. Zastosowanie laseroterapii jako wspomagające leczenie w gojeniu ran jest wykorzystywane poprzez stymulację procesów prowadzących do zmian metabolizmu na poziomie komórek i tkanek.
Termin „terapia laserem małej mocy” pochodzi od angielskiego skrótu LLLT, czyli Low Energy-Level Laser Therapy. Współcześnie LLLT jest stosowana w większości dziedzin medycyny, jak: traumatologia, medycyna sportowa, rehabilitacja, ortopedia, dermatologia, chirurgia, neurologia, ginekologia, ale również w weterynarii i stomatologii1.
Głównymi efektami leczniczymi jest działanie biostymulacyjno-regeneracyjne, przeciwzapalne i przeciwbólowe, udowodnione w wielu badaniach in vitro i in vivo2. Te efekty wtórne są wynikiem działania efektów pierwotnych na poziomie komórkowym. Energia światła laserowego pochłaniana jest przez enzymy mitochondrialne, powoduje wzrost ATP i reaktywnych form tlenu, dostarczając komórkom większą ilości energii3,4. Tkanka ludzka pochłania energię laserową poprzez fotony, by stymulować i wpływać na procesy metaboliczne ludzkie podobne do działania światła słonecznego na życiowe procesy roślin.
Przyspieszenie resorpcji obrzęków i wysięków zapalnych, rozszerzenie naczyń krwionośnych (przez zwiększone wytwarzanie prostaglandyn), stymulacja makrofagów, stymulacja syntezy białka, wzrost fibroblastów i komórek nerwowych, przyspieszona synteza interferonu, zwiększona aktywność makrofagów i limfocytów – to efekty, dzięki którym gojenie ran jest efektywniejsze i szybsze za sprawą dodatkowego działania źródła światła lasera.
Terapeutyczne działanie promieniowania laserowego w zależności od wskazań powinno być indywidualnie dawkowane zarówno w ilości mocy, czasu, jak i częstotliwości dawkowania. Istnieje wiele protokołów leczniczych podawanych przez wielu autorów2,3.
Chow et al. w podwójnie ślepej próbie klinicznej na 90 pacjentach przedstawili leczenie przeciwbólowe laserem o długości 830 nm przy użyciu 300 mW i 9 J/pkt. W konkluzji pokazał, że zastosowanie 20 J/cm2 dało statystycznie znamienne i trwałe działanie przeciwbólowe.
Makhlouf et al. opisali działanie LLLT, laserem o parametrach 830 nm, 100 mW, 3J/pkt. jako wspomagające przy leczeniu niechirurgicznym kieszeni przyzębnych jako statystycznie poprawiające efekty lecznicze w okresie od 5 tygodni do 3 miesięcy po zabiegu.
Ustaoglu et al. udowodnili w randomizowanym badaniu klinicznym u 40 pacjentów po przeszczepie tkanki nabłonkowej (FGG), że gojenie było znacznie przyśpieszone u pacjentów, u których zastosowano laseroterapię jako wspomagającą gojenie pozabiegowe6.
Opis przypadku 1
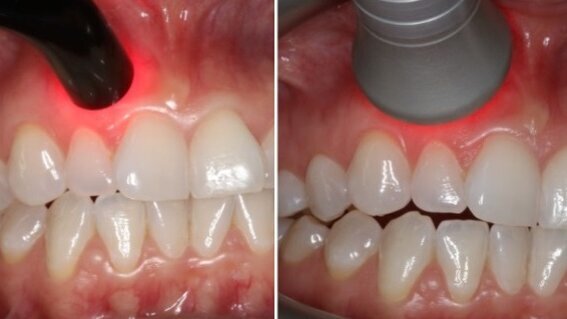
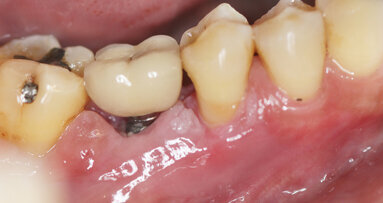
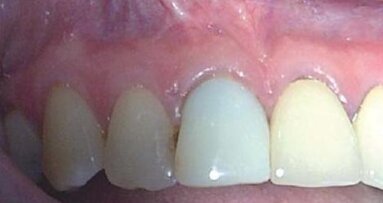
Na zdjęciach własnych przedstawiono kliniczny obraz gojenia po zabiegu pokrycia recesji tkanką łączną. Dzięki fotobiomodulacji, każdego dnia po zabiegu, przez 7 dni, uzyskano przyspieszone gojenie do tego stopnia, że po 14 dniach usunięto szwy. Warto dodać, że przy tego typu zabiegach procedura utrzymuje pozostawienie szwów do 21 dni. Zastosowano naświetlanie laserem o długości fali 635 nm, 60 mW, 3J/cm2, CW.
Opis przypadku 2
Pacjent z problemem krzepliwości krwi zgłosił się do gabinetu po zabiegu chirurgicznym, z rozległym obrzękiem tkanek miękkich policzka prawego (strona zabiegowa) oraz następowym krwiakiem. Biomodulacja zewnątrzustna laserem 635 nm, 100 mW, 4J/cm2 każdego dnia przez 7 dni dała całkowite ustąpienie objawów.
Piśmiennictwo:
1. Laakso LE. Personalizing Photobiomodulation Therapy. Photomedicine and laser Surgery, 2017, 35,1:1-2.
2. Chow RT, Armati PJ. Photobiomodulation: Implications for Anesthesia and Pain Relief. Photomedicine and laser Surgery, 2016, 34,12:599-609.
3. Chow RT, Johnson MI, Lopes-Martins RA, Bjordal JM. Efficacy of low-level laser therapy in the management ofneck pain: a systematic review and meta-analysis of randomized placebo or active-treatment controlled trials. Lancet 2009; 374:1897-1908.
4. Oberoi S, Zamperlini-Netto G, Beyene J, Treister NS, Sung L. Effect of Prophylactic low lewel laser therapy on oral mucositis: a systematic review and meta-analysis. Plos One. Sept 2014,9 (9):1-10.
5. Makhlouf M, Dahaba MM, Tuner J, Eissa SA, Harhash TA. Effect of adjanctive low level laser therapy (LLLT) on nonsurgical treatment of chronic periodontitis. Photomedicine and laser Surgery, 2012, 30,3:160-7.
6. Ustaoglu G, Ercan E, Tunali M. Low-level laser therapy in enhancing wound healing and preservating tissue thickness at free gingival graft donor sites: a randomized, controlled clinical study. Photomedicine and laser Surgery, 2017, doi: 10.1089/pho.2016.4163.
Technology Review informuje o dokonaniu naukowców z University of Illinois w USA, którzy stworzyli szwy chirurgiczne z czujnikami ...
Użytkowanie protez ruchomych w żuchwie często stwarza pacjentom duży dyskomfort. Praca przedstawia częściową realizację kompleksowego planu leczenia...
Naukowcy z Uniwersytetu Wrocławskiego opracowali żel o właściwościach bakterio- i grzybobójczych, stworzony na bazie genetycznie modyfikowanego ...
Zestaw Axis Orthodontic Adhesive Removal Set* złożony z 3 narzędzi do polerowania został stworzony w celu wydajnego i skutecznego usuwania ...
WROCŁAW, Polska: Rozwój stomatologii estetycznej i multidyscyplinarnej wpisuje się w rozwiązania, jakie firma Align Technology wprowadza na rynek z ...
Polscy naukowcy, w tym biolodzy Uniwersytetu Łódzkiego pracują nad implantem, który ma przyspieszyć gojenie uszkodzeń kości oraz działać ...
GOTHENBURG, Szwecja: Mimo że odnotowano wysokie wskaźniki przeżycia implantów stomatologicznych, mogą wystąpić powikłania biologiczne lub techniczne...
W czasach, gdy odporność bakterii na antybiotyki stanowi globalne wyzwanie zdrowotne, naukowcy poszukują nowych sposobów zwalczania mikroorganizmów. Dr...
INDIANAPOLIS, USA: Chociaż przeprowadzono wiele badań dotyczących przeżywalności zębów leczonych endodontycznie, tylko stosunkowo niewielka ich ...
Celem niniejszego artykułu jest pokazanie możliwości skutecznej niechirurgicznej rewizji leczenia endodontycznego po wyjęciu lanego uzupełnienia ...
Webinarium na żywo
śro. 27 maja 2026
2:00 (CET) Warsaw
Webinarium na żywo
czw. 28 maja 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 1 czerwca 2026
7:00 (CET) Warsaw
Webinarium na żywo
śro. 3 czerwca 2026
7:00 (CET) Warsaw
Webinarium na żywo
czw. 4 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East












































To post a reply please login or register