Gojenie tkanek miękkich i kości po zabiegach chirurgicznych jest procesem wiążącym się często z licznymi komplikacjami oraz zakażeniami. Celem przywrócenia hemostazy w miejscu uszkodzenia tkanek już ponad 100 lat temu opracowano koncepcję preparatów płytkowych.
Wprowadzony przez dr. Choukroun’a i współpracowników PRF należy do drugiej generacji koncentratów płytkowych. Ten autogenny materiał znacznie różni się od swoich prekursorów (PRP i PRGF). Prostota przygotowania, struktura siatki włóknika, zawartość leukocytów oraz przedłużone uwalnianie cytokin i czynników wzrostu sprawiły, że PRF sprawdza się jako matryca do gojenia i odbudowy tkanek, co potwierdzone zostało przez wielu autorów. Dzięki temu znalazł szerokie zastosowanie w chirurgii stomatologicznej, szczękowo-twarzowej i innych dziedzinach medycyny regeneracyjnej.
Czym jest PRP?
W izolacji osocza bogatopłytkowego wykorzystuje się różnice w gęstości przepływowej czerwonych krwinek, płytek krwi i białych krwinek, zagęszczając płytki krwi i białe krwinki w małej objętości osocza przez odwirowanie krwi. Uzyskuje się przez to wysokie stężenie uwalnianych przez płytki czynników wzrostu, przekraczające stężenia tych substancji obserwowane we krwi pełnej (stężenia rzędu pg/ml do ng/ml), w małej objętości osocza, które można zaaplikować bezpośrednio w miejsce naprawy tkanki kostnej. Marx1 zdefiniował PRP jako „autogenne osocze, w którym stężenie płytek krwi przekracza wartość w krwi pełnej”. Następnie opracował roboczą definicję PRP, wg której powinno ono mieć co najmniej 5-krotnie wyższe stężenie płytek w osoczu w wyniku procesu, na który składają się 2 etapy wirowania. Definicja ta nie zawsze jest przestrzegana przy sporządzaniu PRP, przez co powstało wiele metod preparacji PRP dających różne stężenie czynników wzrostu. Duża różnorodność metod otrzymywania PRP i stężeń czynników wzrostu w PRP może prowadzić do braku jasności w literaturze w odniesieniu do tego, jaki preparat jest w rzeczywistości stosowany w różnych badaniach przedklinicznych lub klinicznych. Podejmowano próby sklasyfikowania różnych koncentratów płytek krwi, jednak różne określenia są często stosowane zamiennie, w wyniku czego powstały niejasności i nieporozumienia.
Wiele urządzeń umożliwia otrzymywanie masy bogatopłytkowej PRP, której właściwości wykazują dużą zmienność zarówno pod względem stężenia czynników wzrostów, jak i zawartości konkretnych komórek (np. leukocytów). Bez właściwych metod kontroli lub optymalizacji licznych zmiennych (np. stężenia/stosunku zawartości czynników wzrostu) w trakcie przygotowywania PRP, nie wiadomo, które składniki są potrzebne i korzystne, a które szkodliwe w odniesieniu do regeneracji tkanek. Wskutek tego wyniki każdego badania in vivo mają odniesienie do jednej, konkretnej metody preparacji/metody aplikacji/wskazania, co czyni porównanie wyników różnych badań praktycznie niemożliwym.
Badania kliniczne nad zastosowaniem osocza bogatopłytkowego w chirurgii stomatologicznej i szczękowo-twarzowej są prowadzone od początku lat 90. ubiegłego wieku, pierwsze prace polskie od roku 20002. Od tego czasu wykonano wiele badań, w których oceniano skuteczność PRP w różnych zastosowaniach w chirurgii szczękowo-twarzowej i periodontologii. W bazie PubMed można znaleźć setki artykułów na temat zastosowań klinicznych PRP we wskazaniach chirurgii stomatologicznej.3-7
Czym jest PRF?
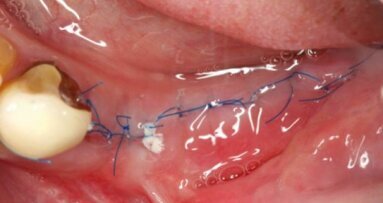
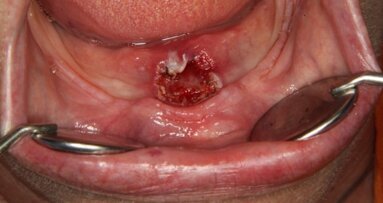
PRF to autogenny materiał pozyskiwany z krwi pacjenta tuż przed zabiegiem. Nie ma ryzyka zakażenia krzyżowego, a przygotowanie preparatu jest znacznie uproszczone, tańsze i szybsze w porównaniu do wcześniejszych koncentratów płytkowych. Krew jest pobierana do suchych, sterylnych, próżniowych probówek o pojemności 10 ml bez dodatku antykoagulantów i odwirowywana jest na wolnych obrotach w dedykowanej do tego protokołu wirówce (wg pierwotnego protokołu 3000 rpm/12 min, w najnowszym protokole A-PRF 1500 lub 1300 rpm/14 min, w zależności od typu wirówki). Ilość krwi niezbędna do uzyskania membrany jest względnie niewielka. W zależności od potrzeb pobierane jest jednorazowo od kilku do kilkunastu probówek krwi w celu odwirowania i uzyskania membran PRF. Ilość pobranej krwi wahać się może zatem od kilkudziesięciu ml do 100-120 ml, co jest w pełni bezpieczne dla pacjenta (w stacjach krwiodawstwa pobierane jest do 450 ml krwi jednorazowo).
Olbrzymią zaletą PRF jest prostota przeprowadzenia procedury oraz naturalne formowanie struktury włóknika będącego nośnikiem dla komórek, cytokin i czynników wzrostu.8 Powstawanie trójwymiarowej struktury włóknika w naturalnym procesie kaskady wykrzepiania sprzyja jego dużej wytrzymałości i powolnemu uwalnianiu m.in. zawartych czynników.9,10
W innych protokołach otrzymywania preparatów bogatopłytkowych, takich jak PRP (Platelet Rich Plasma) proces jest dużo bardziej złożony, ponieważ krew pobierana jest do probówek z dodatkiem antykoagulantów i po odwirowaniu jest rozdzielana na frakcje poddawane często dodatkowemu wirowaniu. Przed aplikacją kliniczną w sposób sztuczny wywoływany jest proces polimeryzacji włóknika przez dodanie trombiny (zazwyczaj pochodzenia wołowego) czy jonów wapnia. Stworzona w ten sposób sieć włóknika różni się strukturą połączeń pojedynczych włókien fibryny, co ma wpływ na sposób uwalniania cytokin i czynników wzrostu. Z PRP czynniki wzrostu uwalniane są natychmiast i w całej swojej objętości w chwili aplikacji materiału.11,12
Naturalny proces polimeryzacji włóknika w protokole PRF sprzyja wychwytywaniu i aktywacji komórek oraz cytokin podczas wirowania.8 Utworzona w sposób naturalny trójwymiarowa sieć fibrynowa pozwala na powolne uwalnianie zawartych czynników w pierwszym tygodniu.
Po zakończeniu wirowania w protokole PRF z probówek wyjmuje się „skrzepy” fibrynowe, z których po delikatnym odciśnięciu w specjalnym pudełku PRF Box (Process, Nicea, Francja)13 otrzymujemy uformowane, wytrzymałe membrany fibrynowe o jednorodnej grubości i szerokich możliwościach zastosowania.14,15,16 Procedura przeprowadzana jest przed rozpoczęciem zabiegu chirurgicznego, a membrany uzyskane w jej wyniku mogą pozostawać w przeznaczonym do tego pudełku (PRF Box) przez kilka kolejnych godzin, umożliwiając lekarzowi zastosowanie ich w odpowiednim momencie zabiegu bez dodatkowej presji czasowej.
PRP a PRF
Preparaty płytkowe nie są nowością, bowiem koncepcja ta stopniowo ewoluowała od ponad 100 lat.17 Przez lata zmieniały się procedury przygotowania, a przez to skład otrzymywanej fibryny oraz jej dostępność dla pacjentów.
Protokoły bezpośrednio poprzedzające L-PRF można podzielić na 3 kategorie: P-PRP (pure platelet-rich plasma; laboratoryjna plazmafereza, Vivostat PRF, Anitua’s PRGF), L-PRP (leucocyte- and platelet-rich plasma; Curasan, Friadent-Schütze, Regen, Plateltex, SmartPReP, PCCS, GPS, Magellan) oraz P-PRF (pure platelet-rich fibrin; Fibrinet PRFM). Ze względu na podstawowe różnice pomiędzy koncentratami i mnogość nazw, utrudniające komunikację, zaproponowany został podział na 2 grupy: PRP, wymagające antykoagulantów i sztucznego zapoczątkowania polimeryzacji włóknika oraz PRF, który nie wymaga żadnych dodatków.18 Dodatkowo większość tych substancji, oprócz PRF, w procesie przygotowawczym jest wirowana 2-krotnie przy bardzo dużej prędkości wirówki (nawet 3000 g); na tym tle wyróżnia się prostota, szybkość i niski koszt produkcji PRF (pierwszy protokół PRF – ok. 400 g, pojedyncze wirowanie).11,19
Zarówno w protokole PRP, jak i PRF po odwirowaniu w probówce, tworzą się 3 warstwy. W obu przypadkach uzyskujemy warstwę czerwonych krwinek na dnie oraz PPP (platelet-poor plasma, acellular plasma), czyli ubogopłytkowe serum w górnej części probówki. Pomiędzy tymi warstwami można znaleźć odpowiednio: PRP, określany jako „kożuszek” („buffy coat”) albo PRF.8 W wielu systemach PRP warstwa istotna klinicznie oddzielana jest przez operatora za pomocą igły i strzykawki, co sprawia, że faktyczne stężenie czynników wzrostu i liczba płytek krwi są niepowtarzalne i nie do określenia, a technika jest bardzo wrażliwa względem „wyczucia” operatora.20
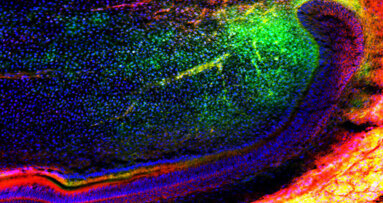
W związku z procesem przygotowawczym powstają znaczące różnice w konsystencji i składzie preparatów. PRF, podobnie jak naturalny skrzep jest gęstą siecią włóknika i w organizmie ulega stopniowej przebudowie, podczas gdy większość typów PRP wykazuje konsystencję kleju tkankowego i szybko ulega rozpuszczeniu.21 Trójwymiarowa struktura fibryny w PRF oraz zawartość i uwalnianie przekaźników komórkowych sprzyja migracji i osiedlaniu się komórek, stanowiąc podłoże dla osadzania się komórek macierzystych i angiogenezy.9,22
Dzięki znaczącej redukcji obrotów wirówki i modyfikacji czasu wirowania w PRF obecne są większe ilości leukocytów. W nowym protokole doktora Choukroun’a (A-PRF advanced platelet-rich fibrin – zaawansowany PRF) znajduje się zwiększona liczba monocytów, które mają uwalniać BMP-2 i BMP-7 (bone morphogenic protein, białka morfogenetyczne kości) oraz jeszcze większe ilości VEGF niż L-PRF.23
Cytokiny i czynniki wzrostu
Dostarczanie cytokin jest kluczowe dla procesu gojenia tkanek, ale ważny jest też sposób ich dostarczenia.24,25 Stopniowa polimeryzacja i usieciowanie włóknika w procedurze PRF skutkuje uwięzieniem, a następnie przedłużonym uwalnianiem cytokin i czynników wzrostu z preparatu, utrzymującym się przez co najmniej tydzień.21 Dodatek bydlęcej trombiny do preparatów poprzednich generacji (PRP, PRGF) skutkuje nagłym, masywnym wyrzutem cytokin i czynników wzrostu, a co za tym idzie, wyczerpaniem ich źródła w ciągu godziny. Zastosowanie chlorku wapnia wydłuża czas uwalniania czynników wzrostu z PRP.12
W PRF zawarte są znaczne ilości VEGF (śródbłonkowego czynnika wzrostu), PDGF-AB (płytkopochodnego czynnika wzrostu AB), TGFβ-1 (transformującego czynnika wzrostu β-1) oraz TSP-1 (trombospondyny-1), która jest ważną glikoproteiną matrycową, biorącą udział w procesie komunikacji komórki z otoczeniem.21
TGFβ-1 indukuje bliznowacenie tkanek w procesie gojenia. VEGF jest bardzo silnym stymulatorem wzrostu naczyń i tworzenia kości.26 PDGF-AB i PDGF-BB należą do grupy czynników wzrostu dla mezenchymalnych linii komórkowych, zwiększających ich proliferację, migrację i przeżycie.9
Dodatkowo, uwięzione w sieci strukturalnej PRF zostają krążące we krwi IGF-I i IGF-II (insulin-like growth factors, wpływające pozytywnie na syntezę kolagenu, proliferację i różnicowanie większości typów komórek, przez hamowanie wpływu sygnałów apoptotycznych), EGF (epidermal growth factor, oddziałujący z fibroblastami, komórkami naczyń i naskórkiem) oraz bFGF (basic fibroblast growth factor, czynnik wzrostu dla fibroblastów, mięśni gładkich i innych typów komórek).9,22
Obecność leukocytów zapewnia zwiększoną zawartość mediatorów pro- i przeciwzapalnych, w tym IL-1β, IL-6, TNF-α czy IL-4. Dzięki temu PRF może być rozpatrywany jako węzeł odpornościowy („immune node”).10 Białe krwinki, odrzucane w niektórych protokołach PRP (np. Anitua PRGF) są fundamentalne dla PRF.27 Z badań Dohan’a i współpracowników wynika, że uwalniają one VEGF oraz TGFβ-1. Płytki krwi zawierają zarówno stymulatory (VEGF, bFGF), jak i inhibitory angiogenezy (endostatyna, TSP-1), więc obecność leukocytów może być kluczowa dla tego procesu.21
Korzyści zastosowania PRF:
- zmniejszenie stanu zapalnego
- zmniejszenie częstości infekcji
- przyspieszenie angiogenezy
- przyspieszone gojenie
- materiał autogenny
- niskie koszty pozyskania
- szybka i prosta procedura
Dyskusja
Po użyciu PRF wielu autorów zaobserwowało zwiększoną migrację komórek, przyspieszenie angiogenezy i zmniejszenie nieuchronnego po zabiegu stanu zapalnego.14 Dzięki temu PRF wydaje się być dobrą matrycą do gojenia tkanek.14,15,22,28,29
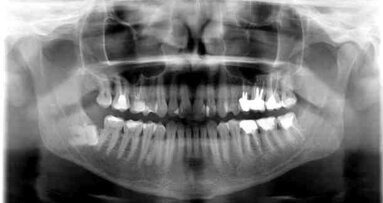
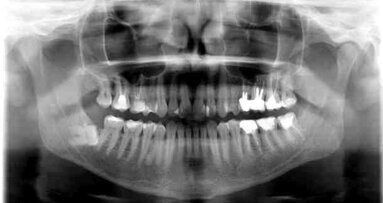
PRF znalazł zastosowanie w implantologii, sterowanej regeneracji kości i podnoszeniu dna zatoki szczękowej,30-41 periodontologii, endodoncji42-46 oraz wielu innych dziedzinach i zabiegach, nie tylko z zakresu procedur stomatologicznych.47 Zaobserwowano zmniejszenie dolegliwości bólowych, przyspieszenie gojenia tkanek miękkich oraz zwiększoną gęstość powstającej tkanki kostnej (ocena radiologiczna) w przypadku użycia PRF do augmentacji zębodołów poekstrakcyjnych u pacjentów wymagających obustronnej ekstrakcji 3. zębów trzonowych żuchwy.48 Takie zastosowanie PRF spowodowało też zmniejszenie frekwencji przypadków suchego zębodołu.49
Rosnące zainteresowanie komórkami macierzystymi i ich potencjałem regeneracyjnym zostało powiązane z PRP, który może być nośnikiem i dodatkiem przy regeneracji chrząstek za pomocą komórek macierzystych.50,51 Podczas implantacji ze wszczepieniem mezenchymalnych komórek macierzystych zastosowanie PRP zwiększyło tempo integracji kości z implantem.52 Membrany PRF mogą służyć jako nośniki komórek okostnej,53 nie wykluczona jest możliwość szerszego zastosowania PRF jako nośników komórek macierzystych oraz inżynierii tkankowej.
W przeprowadzonych przez Kim i współpracowników badaniach porównano tempo i jakość gojenia defektów kostnych u królików przy użyciu TCP (tricalcium phosphate, grupa kontrolna), TCP i rhBMP-2 (recombinant human bone morphogenic protein-2, grupa doświadczalna A), oraz TCP i PRF (grupa doświadczalna B). Eksperyment wykazał wyższość grup A i B nad grupą kontrolną oraz wyższość grupy B (PRF) nad grupą A podczas pierwszych 4 tygodni gojenia. Tkanka kostna pod wpływem PRF powstawała szybciej, była lepiej ustrukturyzowana i bardziej zmineralizowana. PRF może okazać się dobrą, tańszą alternatywą dla stosowania rhBMP (synetetyczne białko morfogenetyczne kości).54
Dodatkowo dużą zaletą PRF jest działanie hemostatyczne, czego dowiedziono przy użyciu PRF podczas ekstrakcji u pacjentów przyjmujących warfarynę po operacjach serca. U 50 pacjentów biorących udział w badaniu zmierzono współczynnik INR (średnia 3,16), usunięto 168 zębów, zanotowano tylko 2 przypadki krwotoku, opanowane w ciągu kilku godzin (pacjenci z INR=3.7) oraz brak przypadków odroczonego krwawienia i innych komplikacji.55
PRF wymaga jednak bardzo sprawnej procedury przygotowawczej. Krew musi być pobrana i odwirowana szybko, czas od jej pobrania do początku wirowania nie może przekroczyć 2 min, jeżeli chcemy uzyskać dobrej jakości użyteczną fibrynę. W przypadku pobierania większej ilości krwi wirowanie probówek uruchamiane jest etapowo. Odpowiednie przygotowanie PRF wymaga też specjalnej wirówki, dedykowanych probówek i specjalnego pudełka (PRF Box), ale koszty są względnie niewielkie, zwłaszcza jeżeli uwzględnione zostaną korzyści z zastosowania preparatu. PRF jest materiałem, który może wesprzeć procesy gojenia, jednak musi zostać odpowiednio przygotowany i zastosowany.
Wnioski
Uwzględniając rezultaty badań, aktualne zastosowania oraz możliwośc,i jakie otwiera zastosowanie PRF, należałoby rozpowszechnić jego dostępność dla pacjentów, a zwłaszcza pacjentów z osłabionym procesem regeneracji tkanek i warunkami trudnymi do rehabilitacji. PRF jest łatwą do przygotowania matrycą i wydaje się dobrze sprawdzać przy regeneracji tkanek. Synteza tego preparatu nie wymaga substancji stymulujących krzepnięcie (trombina, chlorek wapnia), jest metodą o niskich kosztach i wysokim, powtarzalnym efekcie terapeutycznym, jednak wskazania do stosowania preparatów PRP i PRF wydają się nieco odmienne.
embedImagecenter("Imagecenter_1_1304",1304, "large");
Autorzy:
Maja Chmielewska, Bartłomiej Iwańczyk, Andrzej Wojtowicz – Zakład Chirurgii Stomatologicznej, Warszawski Uniwersytet Medyczny.
Krzysztof Chmielewski – Prywatna Praktyka Stomatologiczna, Gdańsk.
Piśmiennictwo:
1. R.E. Marx, Platelet-rich plasma (PRP): what is PRP and what is not PRP? Implant Dent. 2001;10(4):225-228.
2. A. Cieślik-Bielecka, T. Bielecki, T.S. Gaździk, T. Cieślik, Czynniki wzrostu zawarte w osoczu bogatopłytkowym jako autogennym materiale stymulującym procesy gojenia tkanki kostnej. Czas. Stomatol., 2006;LIX;7:510-517.
3. A. Albanese, M.E. Licata, B. Polizzi, G. Campisi, Platelet-rich plasma (PRP) in dental and oral surgery: from the wound healing to bone regeneration. Immun Ageing. 2013 Jun 13;10(1):23.
4. S. Moghe, N. Saini, A. Moghe, Platelet-rich plasma in periodontal defect treatment after extraction of impacted mandibular third molars. Natl J Maxillofac Surg. 2012 Jul;3(2):139-43.
5. C. Barona-Dorado, I. González-Regueiro, M. Martín-Ares, O. Arias-Irimia, J.M. Martínez-González, Efficacy of platelet-rich plasma applied to post-extraction retained lower third molar alveoli. A systematic review. Med Oral Patol Oral Cir Bucal. 2014 Mar 1;19(2):e142-8.
6. S. Pappalardo, R. Guarnieri, Efficacy of Platelet-Rich-Plasma (PRP) and Highly Purified Bovine Xenograft Laddec® Combination in Bone Regeneration after Cyst Enucleation: Radiological and Histological Evaluation. J Oral Maxillofac Res. 2013 Oct 1;4(3):e3.
7. P. Kaur, A. Maria, Efficacy of platelet rich plasma and hydroxyapatite crystals in bone regeneration after surgical removal of mandibular third molars. J Maxillofac Oral Surg. 2013 Mar;12(1):51-9.
8. D.M. Dohan, J. Choukroun, A. Diss, S.L. Dohan, A.J.J. Dohan, J. Mouhyi, B. Gogly, Platelet-rich fibrin (PRF): A second-generation platelet concentrate. Part I: Technological concepts and evolution. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101:E37-44.
9. D.M. Dohan, J. Choukroun, A. Diss, S.L. Dohan, A.J.J. Dohan, J. Mouhyi, B. Gogly, Platelet-rich fibrin (PRF): A second-generation platelet concentrate. Part II: Platelet-related biologic features. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101:E45-50.
10. D.M. Dohan, J. Choukroun, A. Diss, S.L. Dohan, A.J.J. Dohan, J. Mouhyi, B. Gogly, Platelet-rich fibrin (PRF): A second-generation platelet concentrate. Part III: Leucocyte activation: A new feature for platelet concentrates? Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101:E51-55.
11. D.M. Dohan Ehrenfest, L. Rasmusson, T. Albrektsson, Classification of platelet concentrates: from pure platelet-rich plasma (P-PRP) to leucocyte- and platelet-rich fibrin (L-PRF). Trends in Biotechnology 2008;Vol.27;3:158-167.
12. D.J. Sanchez-Gonzalez, E. Mendez-Bolaina, N.I. Trejo-Bahena, Platelet-Rich Plasma Peptides: Key for Regeneration. International Journal of Peptides vol. 2012; ID 532519.
13. D.M. Dohan Ehrenfest, How to optimize the preparation of leukocyte- and platelet-rich fibrin (L-PRF, Choukroun’s technique) clots and membranes: Introducing the PRF Box. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2010;vol.110;3:275-278.
14. Y-H Kang, S.H. Jeon, J-Y Park, J-H Chung, Y-H Choung, H-W Choung, E-S Kim, P-H Choung, Platelet-Rich Fibrin is a Bioscaffold and Reservoir of Growth Factors for Tissue Regeneration. Tissue Engineering Part A 2011; vol.17;3,4:349-359.
15. J. Choukroun, A. Diss, A. Simonpieri, M-O. Girard, C. Schoeffler, S.L. Dohan, A.J.J. Dohan, J. Mouhyi, D.M. Dohan, Platelet-rich fibrin (PRF): A second-generation platelet concentrate. Part IV: Clinical effects on tissue healing. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101:E56-60.
16. N. Bölükbaşı, S. Yeniyol, M.S. Tekkesin, K. Altunatmaz, The Use of Platelet-Rich Fibrin in Combination With Biphasic Calcium Phosphate in the Treatment of Bone Defects: A Histologic and Histomorphometric Study. Current Therapeutic Research 2013;75:15-21.
17. A. Wojtowicz, Możliwości wykorzystania autologicznego fibrynowego kleju tkankowego do sterowanej regeneracji tkanek w chirurgii i implantologii stomatologicznej. Implantoprotetyka 2006;4:43-46.
18. D.M. Dohan, PRP, cPRP, PRF, PRG, PRGF, FC ... How to find your way in the jungle of platelet concentrates? Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007;vol. 103;3:305-306.
19. A. Albanese, M.E Licata, B. Polizzi, G. Campisi, Platelet-rich plasma (PRP) in dental and oral surgery: from the wound healing to bone regeneration. Immunity & Ageing 2013;10:23.
20. A. Wojtowicz, Efektywność czynników wzrostowych w PRP i Emdogain. Implants 2012;4:12-15.
21. D.M. Dohan Ehrenfest, G.M. De Peppo, P. Doglioli, G. Sammartino, Slow release of growth factors and thrombospondin-1 in Choukroun’s platelet-rich fibrin (PRF): a gold standard to achieve for all surgical platelet concentrates technologies. Growth Factors, February 2009; 27(1):63-69.
22. B.I. Simon, A.L. Zatcoff, J.J.W. Kong, S.M. O’Connell, Clinical and Histological Comparison of Extraction Socket Healing Following the Use of Autologous Platelet-Rich Fibrin Matrix (PRFM) to Ridge Preservation Procedures Employing Demineralized Freeze Dried Bone Allograft Material and Membrane. The Open Dentistry Journal 2009;3:92-99.
23. http://www.a-prf.com.
24. E. Anitua, I. Andia, B. Ardanza, P. Nurden, A.T. Nurden, Autologous platelets as a source of proteins for healing and tissue regeneration. Thromb Haemost 2004;91:4-15.
25. E. Anitua, M. Sanchez, G. Orive, I. Andia, Delivering growth factors for therapeutics. Trends in Pharmacological Sciences 2007;Vol.29;1:37-41.
26. C. Carulli, M. Innocenti, M. L. Brandi, Bone vascularization in normal and disease conditions. Frontiers in Endocrinology 2013;Vol. 4;106
27. E. Anitua, M. Sanchez, G. Orive, I. Andia, The potential impact of the preparation rich in growth factors (PRGF) in different medical fields. Biomaterials 2007;28:4551-4560.
28. D.M. Dohan Ehrenfest, P. Doglioli, G.M. de Peppo, M. Del Corso, J-B. Charrier, Choukroun’s platelet-rich fibrin (PRF) stimulates in vitro proliferation and differentiation of human oral bone mesenchymal stem cell in a dose-dependent way. Arch Oral Biol 2010;55:185-194.
29. I-C Chang, C-H Tsai, Y-C Chang, Platelet-rich fibrin modulates the expression of extracellular signal- regulated protein kinase and osteoprotegerin in human osteoblasts. J Biomedi Mater Res 2010;vol. 95A;Issue 1.
30. M. Del Corso, Z. Mazor, J.L. Rutkowski, D.M. Dohan Ehrenfest, The Use of Leukocyte- and Platelet-Rich Fibrin During Immediate Postextractive Implantation and Loading for the Esthetic Replacement of a Fractured Maxillary Central Incisor. Journal of Oral Implantology 2012;2:181-187.
31. Q. Li, S. Pan, S.J. Dangaria, G. Gopinathan, A. Kolokythas, S. Chu, Y. Geng, Y. Zhou, X. Luan, Platelet-Rich Fibrin Promotes Periodontal Regeneration and Enhances Alveolar Bone Augmentation. BioMed Research International 2013; ID 638043.
32. J-W Lee, S-G Kim, J-Y Kim, Y-C Lee, J-Y Choi, R. Dragos, H. Rotaru, Restoration of a peri-implant defect by platelet-rich fibrin. Oral and Maxillofacial Surgery 2012;Vol. 113;4:459-463.
33. A. Simonpieri, M. Del Corso, A. Vervelle, R. Jimbo, F. Inchingolo, G. Sammartino, D.M. Dohan Ehrenfest, Current Knowledge and Perspectives for the Use of Platelet-Rich Plasma (PRP) and Platelet-Rich Fibrin (PRF) in Oral and Maxillofacial Surgery Part 2: Bone Graft, Implant and Reconstructive Surgery. Curr Pharm Biotech, 2012;13:1231-1256.
34. E-S Jang, J-W Park, H.Y. Kweon, K-G Lee, S-W Kang, D-H Baek, J-Y Choi, S-G Kim, Restoration of peri-implant defects in immediate implant installations by Choukroun platelet-rich fibrin and silk fibroin powder combination graft. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2010;109:831-836.
35. M.T. Peck, J. Marnewick, L. Stephen, Alveolar Ridge Preservation Using Leukocyte and Platelet-Rich Fibrin: A Report of a Case. Case Reports in Dentistry 2011; ID 345048.
36. M. Tatullo, M. Marrelli, M. Cassetta, A. Pacifici, L.V. Stefanelli, S. Scacco, G. Dipalma, L. Pacifici, F. Inchingolo, Platelet Rich Fibrin (P.R.F.) in Reconstructive Surgery of Atrophied Maxillary Bones: Clinical and Histological Evaluations. Int. J. Med. Sci. 2012;9:872-880.
37. M. Marrelli, M. Tatullo, Influence of PRF in the healing of bone and gingival tissues. Clinical and histological evaluations. Eur Rev Med Pharmacol Sci 2013;17:1958-1962.
38. J. Choukroun, A. Diss, A. Simonpieri, M-O. Girard, C. Schoeffler, S.L. Dohan, A.J.J. Dohan, J. Mouhyi, D.M. Dohan, Platelet-rich fibrin (PRF): A second-generation platelet concentrate. Part V: Histologic evaluations of PRF effects on bone allograft maturation in sinus lift. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101:299-303.
39. F. Inchingolo, M. Tatullo, M. Marrelli, A.M. Inchingolo, S. Scacco, A.D. Inchingolo, G. Dipalma, D. Vermesan, A. Abbinante, R. Cagiano, Trial with Platelet-Rich Fibrin and Bio-Oss used as grafting materials in the treatment of the severe maxillar bone atrophy: clinical and radiological evaluations. Eur Rev Med Pharmacol Sci 2010;14:1075-1084.
40. Y. Zhang, S. Tangl, C.D. Huber, Y. Lin, L. Qiu, X. Rausch-Fan, Effects of Choukroun’s platelet-rich fibrin on bone regeneration in combination with deproteinized bovine bone mineral in maxillary sinus augmentation: A histological and histomorphometric study. Journal of Cranio-Maxillo-Facial Surgery 2012;40: 321-328.
41. E. Kfir, M. Goldstein, I. Yerushalmi, R. Rafaelov, Z. Mazor, V. Kfir, E. Kaluski, Minimally Invasive Antral Membrane Balloon Elevation – Results of a Multicenter Registry. Clinical Implant Dentistry and Related Research 2009;Vol. 11;Supplement 1;e83-e91.
42. Y-C Chang, K-C Wu, J-H Zhao, Clinical application of platelet-rich fibrin as the sole grafting material in periodontal intrabony defects. Journal of Dental Sciences 2011;6:181-188.
43. Y-C Chang, J-H Zhao, Effects of platelet-rich fibrin on human periodontal ligament fibroblasts and application for periodontal infrabony defects. Australian Dental Journal 2011;56:365-371.
44. K. Hotwani, K. Sharma, Platelet rich fibrin - a novel acumen into regenerative endodontic therapy. Restor Dent Endod 2014;39(1):1-6.
45. A. Khetarpal, S. Chaudhry, S. Talwar, M. Verma, Endodontic management of open apex using MTA and platelet – rich fibrin membrane barrier: A newer matrix concept. J Clin Exp Dent. 2013;5(5):e291-4.
46. M.K. Thorat, A.R. Pradeep, B. Pallavi, Clinical effect of autologous platelet-rich fibrin in the treatment of intra-bony defects: a controlled clinical trial. J Clin Periodontol 2011;38:925-932.
47. B. Naik, P. Karunakar, M. Jayadev, V. R. Marshal, Role of Platelet rich fibrin in wound healing: A critical review. Journal of Conservative Dentistry 2013;Vol.16;4:284-293.
48. A. Singh, M. Kohli, N. Gupta, Platelet Rich Fibrin: A Novel Approach for Osseous Regeneration. J. Maxillofac. Oral Surg 2012;11(4):430-434.
49. D.R. Hoaglin, G.K. Lines, Prevention of Localized Osteitis in Mandibular Third-Molar Sites Using Platelet-Rich Fibrin. International Journal of Dentistry 2013; ID 875380.
50. A.M. Haleem, A.A. El Singergy, D. Sabry, H.M. Atta, L.A. Rashed, C.R. Chu, M.T. El Shewy, A. Azzam, M.T. Abdel Aziz, The Clinical Use of Human Culture–Expanded Autologous Bone Marrow Mesenchymal Stem Cells Transplanted on Platelet-Rich Fibrin Glue in the Treatment of Articular Cartilage Defects: A Pilot Study and Preliminary Results. Cartillage 2010;1(4):253-261.
51. M. Betsch, J. Schneppendahl, S. Thuns, M. Herten, M. Sager, P. Jungbluth, M. Hakimi, M. Wild, Bone Marrow Aspiration Concentrate and Platelet Rich Plasma for Osteochondral Repair in a Porcine Osteochondral Defect Model. Plos One 2013;vol.8;8;e71602.
52. K. Ito, Y. Yamada, T. Naiki, M. Ueda, Simultaneous implant placement and bone regeneration around dental implants using tissue-engineered bone with fibrin glue, mesenchymal stem cells and platelet-rich plasma. Clin. Oral Impl. Res. 2006;17:579-586.
53. V. Gassling, T. Douglas, P.H. Warnke, Y. Acil, J. Wiltfang, S.T. Becker, Platelet-rich fibrin membranes as scaffolds for periosteal tissue engineering. Clin. Oral Impl. Res 2010;21:543-549.
54. B-J Kim, T-K Kwon, H-S Baek, D-S Hwang, C-H Kim, I-K Chung, J-S Jeong, S-H Shin, A comparative study of the effectiveness of sinus bone grafting with recombinant human bone morphogenetic protein 2–coated tricalcium phosphate and platelet-rich fibrin–mixed tricalcium phosphate in rabbits. Oral Surg Oral Med Oral Pathol Oral Radiol 2012;113:583-592.
55. G. Sammartino, D.M. Dohan Ehrenfest, F. Carile, M. Tia, P. Bucci, Prevention of Hemorrhagic Complications After Dental Extractions Into Open Heart Surgery Patients Under Anticoagulant Therapy: The Use of Leukocyte- and Platelet-Rich Fibrin. Journal of Oral Implantology 2011;6:681-690.
W dniach od 30 września do 1 października br., w Hotelu Intercontinental w Warszawie odbędzie się Sympozjum i medyczny kurs praktyczny pod patronatem ...
Dental Tribune Study Club zaprasza do udziału w webinarium, które odbędzie się w poniedziałek 20 czerwca o godz. 20.30. Wykład pt.: ...
Zabiegi chirurgiczne wiążą się z ryzykiem komplikacji pozabiegowych. Prawidłowe gojenie tkanek jest priorytetowym czynnikiem sukcesu terapeutycznego. ...
Przy szerokiej dostępności różnych nici chirurgicznych trudno zdecydować, która będzie w danym przypadku najlepsza. Nici różnią ...
W dn. 8-11 grudnia 2022 r. odbył się II moduł studiów podyplomowych EMDOI. European Master Degree in Oral Implantology to podyplomowe studia ...
Przydatność komórek macierzystych w regeneracji tkanek zęba i innych tkanek potwierdza się w licznych badaniach, choć ich potencjał w warunkach ...
Autorzy przedstawiają 2 rzadkie przypadki powikłań jatrogennych powstałych podczas wykonywania standardowych zabiegów chirurgii jamy ustnej oraz ...
Autorzy przedstawiają 2 rzadkie przypadki powikłań jatrogennych powstałych podczas wykonywania standardowych zabiegów chirurgii jamy ustnej oraz ...
Wyniki badania przeprowadzonego przez University of Utah sugerują, że jedwab produkowany pod wodą przez larwy chruścika mógłby być ...
Medycyna powszechnie korzysta z laserów już od lat 70. ubiegłego wieku. Zapewniane przez lasery unikalne warunki zabiegu i gojenia takie, jak: ...
Webinarium na żywo
czw. 4 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
8:00 (CET) Warsaw
Nacho Fernández-Baca DDS, MSc
Webinarium na żywo
czw. 11 czerwca 2026
1:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East







































To post a reply please login or register