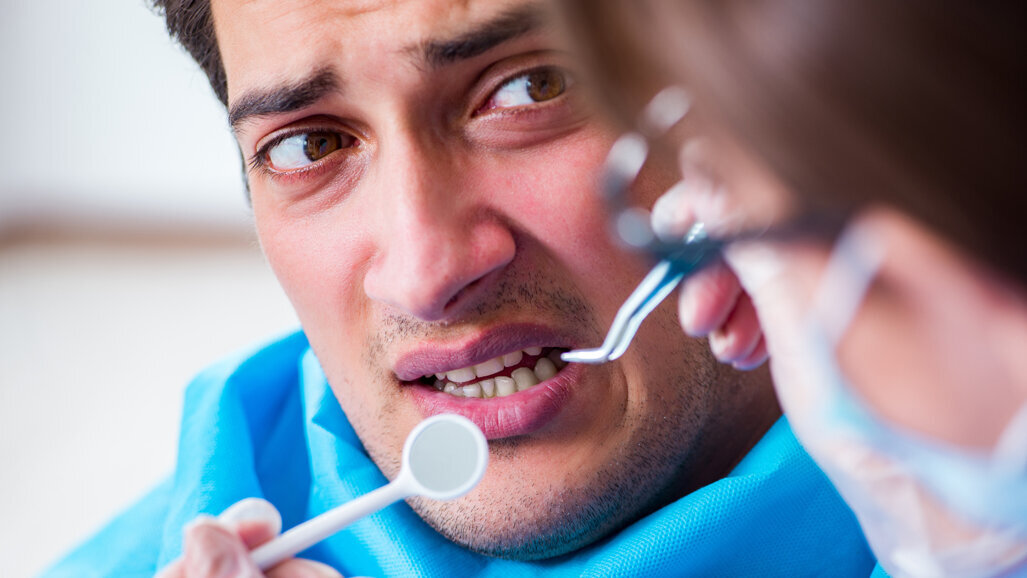
JORK, WIELKA BRYTANIA: Pacjenci, którzy zmagają się z ciężką chorobą psychiczną (SMI) są trzy razy bardziej narażeni na całkowite bezzębie niż w populacji ogólnej, wynika z nowego badania przeprowadzonego przez naukowców z Uniwersytetu w Yorku. Badanie jakościowe, które przeprowadzono za pomocą wywiadów zarówno z świadczeniodawcami, jak i pacjentami, wskazało na istnienie i przyczyny istotnych nierówności w zdrowiu jamy ustnej oraz zasugerowało zmiany, które mogłyby zostać wprowadzone przez Narodową Służbę Zdrowia (NHS).
Dr Masuma Mishu, badacz epidemiologiczny z University of York i główny autor badania, powiedział w komunikacie prasowym: „Ludzie z ciężką chorobą psychiczną mają gorszy stan zdrowia jamy ustnej w porównaniu z osobami bez chorób psychicznych, a nieleczona próchnica zębów jest częstą przyczyną hospitalizacji niepsychiatrycznej dla tej grupy. Nasze badanie dotyczy pilnej potrzeby zrozumienia przyczyn tych nierówności w zakresie zdrowia jamy ustnej”.
Przeprowadzono wywiady z siedmioma uczestnikami cierpiącymi na poważne choroby psychiczne, takie jak schizofrenia, zaburzenia schizoafektywne lub choroba afektywna dwubiegunowa, a także z dziesięcioma pracownikami służby zdrowia, w tym opiekunami, dentystami, pielęgniarkami i lekarzami. Uczestnicy pierwszej grupy wymieniali najważniejsze bariery w utrzymaniu dobrego stanu zdrowia jamy ustnej jako ogólną walkę o ogólny stan zdrowia ze względu na SMI, ograniczone finanse i trudności ze znalezieniem dentysty NHS w rozsądnej odległości, który by ich nie porzucił jako pacjent z powodu nieobecności na wizytach ze względu na stan zdrowia psychicznego. Ponadto pacjenci zauważyli potrzebę znalezienia dostawcy opieki dentystycznej, któremu mogliby zaufać, zwłaszcza takiego, który był poinformowany o traumie i ogólnie wykształcony w kwestiach psychologicznych.
Grupa świadczeniodawców, z którymi przeprowadzono wywiady, przedstawiła szereg sugestii dotyczących poprawy doświadczenia pacjentów z SMI. Sugestie te obejmowały lepszą komunikację z pacjentami, uznanie pacjenta jako całości, opracowanie indywidualnego podejścia dla każdego pacjenta oraz włączenie opiekuna pacjenta do jego planu opieki zdrowotnej. Świadczeniodawcy zauważyli, że problemy, takie jak nieodebrane wizyty i duża liczba przypadków, spowodowały przerwanie opieki.
Współautorka badania, prof. Lina Gega, która wykłada na Wydziale Nauk o Zdrowiu na Uniwersytecie w Yorku, powiedziała: „Wzywamy do włączenia zdrowia jamy ustnej do planowania opieki nad osobami doświadczającymi poważnych problemów ze zdrowiem psychicznym. Oferowanie wsparcia, takie jak zorganizowane wizyty u dentysty z towarzystwem, może pomóc złagodzić lęki i pokonać praktyczne bariery związane z kontrolami i leczeniem stomatologicznym”.
Dr Mishu nakreślił plan pomocy świadczeniodawcom NHS w tworzeniu nowej kultury, w której będą mogli lepiej omawiać opiekę zdrowotną jamy ustnej i kontaktować się z pacjentami z SMI. Wyjaśniła: „Ściśle współpracując z użytkownikami usług, opiekunami, badaczami zdrowia publicznego i partnerami w NHS, chcemy współprojektować interwencję na poziomie systemu dla osób z ciężką chorobą psychiczną. Będzie to miało na celu zachęcanie do szkolenia i zapewniania wspólnego wsparcia zarówno ze strony personelu psychiatrycznego, jak i dentystycznego. Naszym celem jest zapewnienie wszechstronnego, dostosowanego wsparcia — od zachęcania do osobistej opieki zdrowotnej w zakresie jamy ustnej po organizowanie towarzyszących wizyt dentystycznych i pomoc w załatwianiu formalności, umożliwiając pacjentom dostęp do dodatkowych funduszy”.
Badanie zatytułowane A qualitative study exploring the barriers and facilitators for maintaining oral health and using dental service in people with severe mental illness: Perspectives from service users and service providers” zostało opublikowane 5 kwietnia 2022 r. w International Journal of Environmental Research i zdrowie publiczne.
„Polskie Towarzystwo Stomatologiczne może, a nawet powinno pełnić rolę przewodnika w procesie edukacji na każdym etapie zawodowego rozwoju lekarza ...
W emiracie Dubaju - najbardziej zaludnionym mieście i terytorium Zjednoczonych Emiratów Arabskich - zawieszono niepilne leczenie stomatologiczne. Według ...
Autyzm wpływa na umiejętności społeczne dziecka. Nawet proste zadania, takie jak planowanie i wizyta w gabinecie dentystycznym mogą być dla nich ...
Dorośli, u których stwierdzono obecność „złych” bakterii w tkankach przyzębia mają większe stężenie beta-amyloidu - kluczowego biomarkera ...
Światowy Dzień Zdrowych Dziąseł, obchodzony na całym świecie 12 maja ma na celu zwrócenie uwagi na rosnące zagrożenia, jakie choroby dziąseł ...
Wyniki ankiety, przeprowadzonej wśród dentystów pokazują, że wielu pacjentów czuje skrępowanie spowodowane używaniem nici ...
Badania przeprowadzone przez Amerykańskich naukowców, opublikowane na 110 Spotkaniu American Society for Microbiology w San Diego dowiodły, że ...
Narodowy Fundusz Zdrowia przeznaczy w przyszłym roku 367 mln zł na realizację tzw. dyrektywy transgranicznej. Jej celem jest otwarcie europejskich ...
AARHUS, Dania: W miarę jak wdrażanie sztucznej inteligencji (AI) w branży dentystycznej stale przyspiesza, wydaje się, że istnieje zgoda co do jej ...
10. września we Wrocławiu odbędzie się wykład i praktyczne warsztaty pt.: „Kierunki i możliwości rozwoju nowoczesnej kliniki stomatologicznej z...
Webinarium na żywo
wto. 19 maja 2026
5:00 (CET) Warsaw
Webinarium na żywo
wto. 19 maja 2026
7:00 (CET) Warsaw
Prof. Dr. med. dent. Ivo Krejci
Webinarium na żywo
śro. 20 maja 2026
1:00 (CET) Warsaw
Dr. Graham Carmichael BDSc (Hons), DClinDent (Pros), FRACDS, Dr. Robert Gottlander DDS
Webinarium na żywo
śro. 20 maja 2026
3:00 (CET) Warsaw
Webinarium na żywo
śro. 20 maja 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 20 maja 2026
7:00 (CET) Warsaw
Prof. Dr. med. dent. Tim Joda PhD, MSc, eMBA
Webinarium na żywo
czw. 21 maja 2026
6:00 (CET) Warsaw
Dr. Leonardo Muniz DDS, MSC



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East

















































To post a reply please login or register