Higiena przyzębia jest integralną częścią skutecznej terapii periodontologicznej (Axelsson & Lindhe, 1981). Jej celem jest ustabilizowanie równowagi mikrobiologicznej. (Kornman, 1997). Po wstępnej terapii nie jest dłużej konieczne stosowanie systematycznego leczenie podtrzymującego, jak to wynika z tradycyjnej terapii periodontologicznej (Heitz-Mayfield, 2005). Ostatnie lata pokazują, że współczesna periodontologia zmierza w kierunku metod nieinwazyjnych i niechirurgicznych, co jest zgodne z tendencją rozwoju wszystkich metod chirurgicznych.
Procedury niechirurgiczne okazują się niezwykle skutecznym i docenianym protokołem postępowania z tkanką przyzębia (Badersten i Egelberg, 1990, 1897, 1985, 1984, 1981), jednak jednocześnie zmuszają nas do pozostawienia obszarów zwiększonego ryzyka (Cobb, 2002; Becker et al.). Furkacja korzeni, defekty ich rozwidlenia i zapalenie kieszonek przyzębnych głębsze niż 4 mm są codziennością dla wielu periodontologów i higienistów odpowiedzialnych za terapię periodontologiczną.
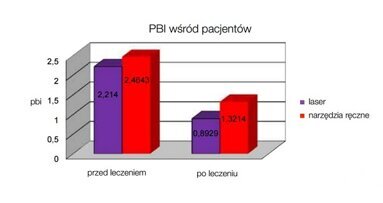
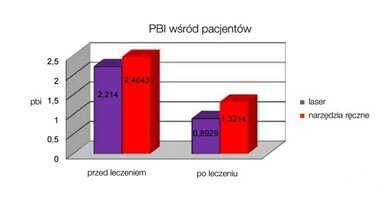
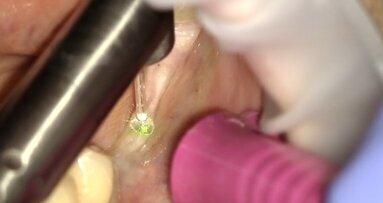
Poprzez przegląd literatury dotyczącej fizycznych i biologicznych właściwości lasera Er:YAG, chcemy potwierdzić znaczenie tego urządzenia jako narzędzia zapobiegawczego w procedurach terapeutycznych w miejscach przyzębia objętych największym ryzykiem (Ryc. 1).
_Etiologia i diagnoza chorób przyzębia
Periodontitis to choroba zapalna wpływającą na przyzębie. Zapalenie powstaje jako wynik braku równowagi pomiędzy florą biologiczną jamy ustnej i systemem obronnym pacjenta (Kornman, 1997). Rozwój mikroflory bakteryjnej jest głównym czynnikiem rozwoju choroby, jednak inne czynniki, m.in.: palenie, stres i predyspozycje genetyczne, przyczyniają się do etiologii zapalenia przyzębia w istotny sposób (Genco et al., 2013). Możemy rozróżnić 2 typy zapalenia przyzębia (Page, 1997):
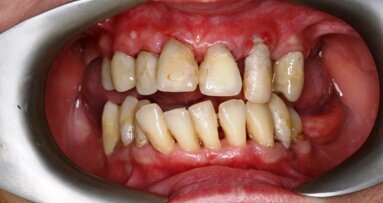
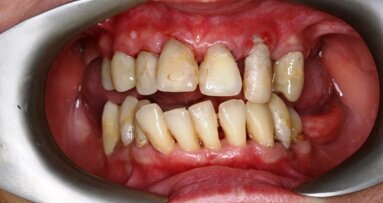
_agresywne zapalenie przyzębia (Ryc. 2a i b), występujące przed 45 r.ż.,
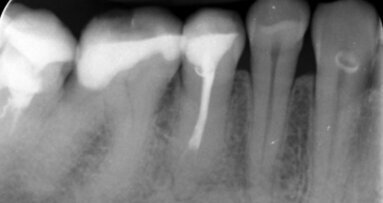
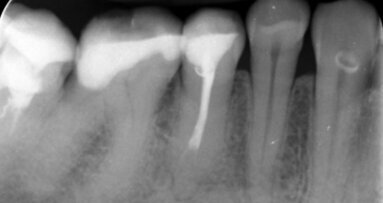
_chroniczne zapalenie przyzębia (Ryc. 3a i b), które rozwija się po 45 r.ż.
Główne czynniki ryzyka związane z chronicznym zapaleniem przyzębia obejmują bakterie i kamień nazębny. Ogólne czynniki ryzyka, takie jak cukrzyca, palenie i inne, również potęgują chorobę. Miejscowe czynniki ryzyka nie odgrywają znaczącej roli w odniesieniu do agresywnego zapalenia przyzębia, a brak równowagi w przyzębiu wydaje się być powiązany przede wszystkim z ogólnymi czynnikami.
W obu przypadkach nierównowaga skutkuje reakcją zapalną, czyniąc przyzębie nieszczelnym dla mikroflory bakteryjnej. Zapalenia mieszane przenoszą się na warstwę biologiczną i głębokie przyzębie, a nawet na tkankę wewnętrzną, co prowadzi do destrukcji przyzębia. Pochodzenie destrukcji tkanek przyzębia wydaje się być związane z reakcją zapalną bardziej niż z florą bakteryjną (Barthold, 2010).
Radiografia obu klinicznych sytuacji obrazuje zaawansowany etap choroby. Te 2 przypadki różnią się przede wszystkim wiekiem pacjenta, który ma 25 lat w przypadku agresywnego zapalenia przyzębia (Ryc. 2a i b) i 68 lat w przypadku chronicznego zapalenia przyzębia (Ryc. 3a i b).
_Protokoły leczenia zapalenia przyzębia
Leczenie zapalenia przyzębia wymaga przywrócenia równowagi bakteryjnej, a drogą do tego celu jest kontrola infekcji i redukcja drobnoustrojów. Eliminacja tkanki w stanie zapalnym pomaga rozpocząć proces gojenia przyzębia (Lindhe i Nyman, 1985). Strategia leczenia zakłada wzmacnianie systemu odpornościowego, by zwalczał florę bakteryjną, a także usunięcie biofilmu będącego biologiczną warstwą, w której indukowany jest stan zapalny (Sanz i Van Winkelhoff, 2011, 7. Warsztat Europejski).
Obecnie występują 2 powszechnie akceptowane protokoły leczenia zapalenia przyzębia koncentrujące się na 2 fazach (Dentino, 2013):
_1. Wstępne leczenie służące kontrolowaniu infekcji, redukcji stanu zapalnego i odzyskaniu homeostazy przyzębia.
_2. Leczenie przyzębia lub leczenie wspomagające – ta faza skupia się na utrzymaniu równowagi uzyskanej podczas leczenia wstępnego w dłuższym czasie.
Kilka protokołów leczenia wstępnego zostało opisanych w literaturze specjalistycznej (Lindhe i Nyman, 1985):
_Protokół chirurgiczny zakłada użycie „ślepego” skalingu (usunięcie złogów) i wygładzanie korzeni, którego celem jest kontrolowanie infekcji i redukcja zapalenia. Po tym pierwszym kroku następuje czyszczenie kieszonek przyzębnych (Widman, Flap, Ramjford i Nissle, 1974).
_Protokół niechirurgiczny zachowuje tkankę przyzębia bardziej efektywnie. Składa się tylko z jednego skalingu i oczyszczania korzeni bez dostępu do płatów w celu odkażenia przyzębia. (Badersten i Egelberg, 1984).
_Minimalnie inwazyjna chirurgia regeneracyjna przyzębia (Cortellini i Tonetti, 2007): przyzębie jest czyszczone do stopnia chirurgicznego, ale bez dostępu do płata. Specjalne terapeutyczne metody, jak np. pomoc optyczna i lasery mogą także wspomóc te nieinwazyjne procedury. Technika chirurgiczna inspirowana pracą w Kanadyjskim Uniwersytetem Administracji Publicznej ENAP, opublikowaną w 1976 r. przez Yuknę, pozwala pacjentom korzystać z chirurgicznego podejścia i niechirurgicznych technik bez uciążliwości wynikających z ich wad.
Periodontologia podąża również w kierunku preferowanym przez medycynę, zakładającym nieinwazyjność i minimum interwencji. Jest to jeden z powodów, dlaczego niechirurgiczne i minimalnie inwazyjne techniki rozwijają się z powodzeniem, również w tym obszarze. Podejście chirurgiczne jest czasochłonne i bardzo inwazyjne, wymaga także surowego protokołu diagnostycznego w kierunku zmian nowotworowych (Badesrten, 1984; Teles, 2012; Westfelt et al. 1983; Lindhe i Nyman, 1984; Harper i Robinson, 1987; van Winkelhoffetal., 1988; Renvert et al., 1990a; Shiloah i Patters, 1996).
Wśród przypadków zapalenia przyzębia, sedno problemu jest powiązane z czynnikami bakteryjnymi i immunologicznymi. Higiena przyzębia ma na celu stabilizację równowagi odzyskanej przez leczenie wstępne, niezależnie od użytego protokołu wstępnego (Ebersole, 2013).
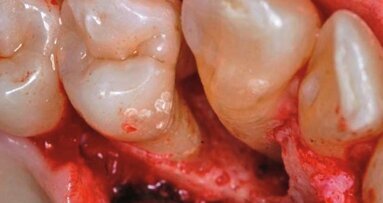
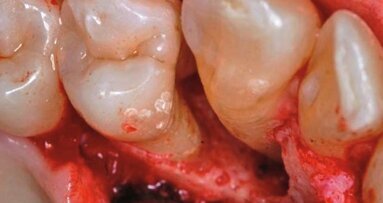
Mając na uwadze konsekwencje biologiczne i stosunek ryzyko-korzyść, wykonanie inwazyjnego zabiegu nie wydaje się obecnie najkorzystniejszą formą terapii (Heitz-Mayfield i Land, 2013, Walsh i Waite, 1978; Badersten et al., 1984a, 1984b; Leon i Vogel, 1987, Oosterwaal et al., 1987; Cobb, 1996). Nasza wiedza w dziedzinie mikrobiologii i immunologii rozwinęła się tak samo, jak wykorzystanie nowoczesnych urządzeń terapeutycznych. Dzięki temu, dysponujemy technologiami umożliwiającymi stosowanie alternatywnych procedur i terapii w leczeniu chorób przyzębia. Laser Er:YAG może być ważnym elementem tej strategii (Ryc. 4-6).
_Fizyczne i biologiczne właściwości lasera Er:YAG
Er:YAG to laser emitujący promieniowanie o długości fal 2,940 nm (Robertson, 1971). Energia światła o tej długości jest silnie pochłaniana przez wodę zawartą w organizmie i hydroksyapatytach (Ishikawa, 2004). Jest to podstawowa właściwość odróżniająca laser Er:YAG od innych laserów używanych w stomatologii i wyróżnia się jako długość fal wybierana do niechirurgicznego oczyszczania przyzębia (Schwarz et al., 2008).
Właściwości fototermiczne
Ze względu na bardzo silną absorpcję przez wodę, laser Er:YAG oferuje działanie terapeutyczne na niskich poziomach energii i ogranicza efekty termalne na zdrowej tkance. Tkanki podlegające promieniowaniu Er:YAG są odparowywane poprzez ogromne wzrosty temperatury, która jest natychmiast redukowana w dużym stopniu przez intensywną absorpcję wody (Aoki, 1994, Eberhard, 2003; Schwarz, 2003). Laser Er:YAG wyróżnia się bardzo dobrą kontrolą głębokości ablacji. Pozwala na stopniowe usuwanie niepożądanej tkanki bez uszkadzania zdrowej (Walsh, 1989).
Właściwości fotomechaniczne
_fala uderzeniowa: emisja promieniowania laserowego tworzy falę wstrząsową przy każdym użyciu,
_kiedy promieniowanie jest emitowane w wodnym roztworze, energia uwolniona w molekułach wody wytwarza mikroeksplozje, które umożliwiają głęboką penetrację roztworu (Roca, trwające badanie).
Biologiczne efekty lasera Er:YAG
Fizyczne właściwości lasera Er:YAG mają efekty przeciwzapalne i antyseptyczne, co jest bardzo przydatne w leczeniu przyzębia. Tkanki przyzębia nie są homogeniczne pod względem nasycenia wodą. Mogą charakteryzować się gradientem nasycenia wodą. Nasycenie wodą w okostnej jest wyższe niż to w kości, a z kolei niższe niż w ścięgnie i dziąśle lub tkance w stanie zapalnym.
Właściwości fototermiczne lasera Er:YAG umożliwiają odparowanie tkanki zgodnie z jej nasyceniem wodą. Laser Er:YAG okazał się bardzo efektywnym i selektywnym narzędziem mikrochirurgicznym w sytuacjach, kiedy występuje malejący gradient nasycenia wodą (tkanka miękka a tkanka twarda), ponieważ laser eliminuje najbardziej nawodnione tkanki, zachowując otaczające, mniej nawodnione.
Efekty antyseptyczne
Właściwości fototermiczne i fotomechaniczne lasera Er:YAG mają właściwości antyseptyczne. Warstwy biologiczne bakterii są silnie nawodnioną mazią, w której żyją i rozwijają się drobnoustroje (Marsh i Bradshaw, 1995). Ze względu na swoją naturę, perfekcyjnie absorbują energię emitowaną przez laser Er:YAG. Jeśli są bezpośrednio wyeksponowane na promieniowanie Er:YAG, waporyzacja dotknie przede wszystkim warstw biologicznych i bakterii o najwyższym nasyceniu wodą w zapaleniach okołozębowych.
Pomimo że waporyzacja nie ma miejsca w głębokich warstwach lub obszarach, warstwy biologiczne są w tych obszarach destabilizowane. Bakterie zostaną rozpuszczone i przez to stają się dostępne dla odpornościowego systemu obronnego, który następnie może pomóc odzyskać równowagę przyzębia (Marsh, 2011).
Właściwości fotomechaniczne także wytwarzają efekty antyseptyczne poprzez pomoc w destabilizacji warstw mikrobowych w obrębie kieszonek zębowych. 2 mechanizmy fotochemiczne wytwarzają następujący efekt: fala wstrząsowa i mikroeksplozje molekuł. Te zjawiska nadają promieniowaniu właściwości antyseptyczne, jak zaobserwowano w zastosowaniu klinicznym lasera Er:YAG w endodoncji (Roca, trwające badanie).
Irygacja jest intensywniejsza i gwałtowniejsza w przypadku użycia lasera Er:YAG niż ma to miejsce przy użyciu narzędzi ultradźwiękowych. Rozchodzenie się fali wstrząsowej jest wysoce efektywne, zwłaszcza w trudnodostępnych miejscach (boczne kanały, przesmyki, delta). Szukając sytuacji równoległych do periodontologii, widać potencjalne znaczenie, jakie laser Er:YAG może mieć dla działań antyseptycznych w przypadkach rozwidlenia korzeni lub głębokich kieszeni przyzębnych, które nie są łatwo dostępne przy użyciu metod konwencjonalnych.
Efekty przeciwzapalne
Te efekty są skutkiem selektywnej ablacji mikrotkanek, związanej z bezpośrednim napromieniowaniem tkanki w stanie zapalnym przy użyciu lasera Er:YAG. Również w takim przypadku, zmniejszający się gradient nasycenia wodą pomiędzy tkanką w stanie zapalnym a strukturami przylegającymi i leżącymi poniżej, pozwala na selektywne odparowanie. Energia lasera jest mocno redukowana po dotarciu do zdrowej tkanki, co pomaga jej nie uszkodzić. Taki mechanizm pozwala laserowi Er:YAG wykazywać natychmiastowy, silny efekt przeciwzapalny (Dominguez et al., 2010). W kieszonkach laser działa jak niezwykle precyzyjna optyczna skrobaczka kostna.
_Terapeutyczne korzyści z lasera Er:YAG w periodontologii
Jak już dało się zauważyć, strategia terapeutyczna w leczeniu periodontologicznym jest nastawiona na odzyskanie i utrzymanie równowagi pomiędzy systemem odpornościowym i florą bakteryjną przyzębia. Dzięki swym właściwościom przeciwzapalnym i antyseptycznym, laser Er:YAG wydaje się interesującym narzędziem, które może zostać włączone do istniejącego instrumentarium terapeutycznego. Możemy zaplanować jego użycie we wstępnej terapii periodontologicznej oraz terapii podtrzymującej. W porównaniu do instrumentów mechanicznych stosowanych w oczyszczaniu niechirurgicznym przyzębia, laser Er:YAG uzyskuje lepsze rezultaty w perspektywie krótko- i długoterminowej (24 miesiące) chronicznego zapalenia przyzębia (Schwarz, Aoki et al., 2008).
Laser Er:YAG we wstępnym leczeniu przyzębia
Laser Er:YAG może być użyty do uzupełnienia lub nawet zastąpienia konwencjonalnych narzędzi w chirurgicznych lub niechirurgicznych procedurach terapeutycznych. Jak udało się zaobserwować, jego biologiczne efekty umożliwiają mu działanie jako wysoce selektywnemu i przez to bardzo precyzyjnemu narzędziu optycznemu, które spełnia nieinwazyjne kryteria przy usuwaniu tkanki w stanie zapalnym. Jego działanie antyseptyczne jest używane do czyszczenia korzeni i powierzchni kości poprzez bezpośrednią zastosowanie w miejscach zapalnych (Yoshino, 2009).
Ergonomiczny kształt włókna lasera sprawia, że jest to bardzo dobre narzędzie, które może być używane do leczenia obszarów, które są często niedostępne dla konwencjonalnych narzędzi (Sahar-Helft & Stabholtz, 2013). Z uwagi na procesy zjawisk fotomechanicznych (mikroeksplozje i fale wstrząsowe), efekt antyseptyczny lasera Er:YAG jest potwierdzony badaniami klinicznymi i wpływa również na obszary poza tymi, które są dostępne przez bezpośrednie promieniowanie. Laser Er:YAG jest prawdziwym narzędziem chirurgicznym, ale z uwagi na swoją ekstremalną precyzję, osiąga pełen potencjał, kiedy jest używany w minimalnie inwazyjnych lub niechirurgicznych terapiach i zastosowaniach sprzyjających gojeniu (Schwarz, 2007).
Laser Er:YAG w terapii przyzębia
Pomimo interesujących właściwości wymienionych powyżej, w literaturze fachowej laser Er:YAG nie jest szczególnie wyróżniony w porównaniu do konwencjonalnych narzędzi pod kątem efektywności terapeutycznej, choć efekty są podobne. (Tomassi, 2006; Derdilopoulou, 2007; Sculean, 2004). Z drugiej strony, Braun et al. (2010) porównał laser Er:YAG z ultradźwiękowymi narzędziami używanymi w terapiach przyzębia i jasno wykazał, że ból doświadczany przez pacjentów podczas sesji z wykorzystaniem lasera Er:YAG był znacząco mniejszy w porównaniu z konwencjonalnymi narzędziami ultradźwiękowymi. Użycie lasera Er:YAG w terapii przyzębia jest o wiele bardziej komfortowe dla pacjenta niż konwencjonalne narzędzia, jak przewidział to Tomassi et al. w 2006 r.
Obecnie w dostępnej literaturze znaleźć można przypadki, kiedy laser Er:YAG był testowany na płytkich kieszonkach zębowych (max 4-6 mm). Interesujące byłoby przetestowanie tego lasera w procedurach obejmujących kieszonki większe niż 6 mm i porównanie lasera z narzędziami ręcznymi. Terapeutyczne właściwości lasera Er:YAG oferują minimalnie inwazyjną skuteczność chirurgiczną, szczególnie w niedostępnych obszarach (Eberhand, 2003.) Dla porównania, zapewnienie dobrego stanu przyzębia spotyka się ze znaczącymi ograniczeniami w przypadku użycia narzędzi ręcznych w trudnodostępnych obszarach (Matuliene i Lang, 2008).
Alternatywa dla antybiotyków działających miejscowo
Miejscowe zastosowanie antybiotyków żelowych budzi duże zainteresowanie, ponieważ pozwala na zgromadzenie znaczących ilości składników aktywnych w kieszonkach zębowych (Ciancio, 1995). Antybiotykoterapia budzi jednak także wątpliwości związane z efektami ubocznymi związanymi z powtarzaniem stosowania leków o tym samym składzie. Stosowanie klinicznych dawek antybiotyku w miejscach poza przyzębiem, takich jak język lub migdałki, może spowodować opór flory bakteryjnej (Roberts, 2002).
Bakteriobójcze efekty lasera Er:YAG mogą sprawić, że jego stosowanie będzie wymierną alternatywą dla leków. W dowolnym przypadku, mimo że miejscowe stosowanie środków antyseptycznych lub antybiotycznych jest skuteczną metodą leczenia (Quang et al., 2002), antybakteryjne działanie lasera Er:YAG ma niewątpliwe zalety zwiększające potencjał tej metody leczenia.
_Laser Er:YAG w protokołach terapii przyzębia
Jak wiemy, laser Er:YAG ma istotny i efektywny wpływ w terapii odkażania przyzębia, identyczny jak konwencjonalne instrumenty, podczas terapii wstępnej. Jego właściwości fotomechaniczne i ergonomiczna budowa pozwalają na leczenie minimalnie inwazyjne. Co za tym idzie, laser Er:YAG może zostać włączony do leczenia tkanek przyzębia jako narzędzie prewencyjne w głębokich miejscach niedostępnych lub trudnodostępnych dla narzędzi konwencjonalnych.
Mosques et al. (1980), Mangusson et al. (1984) i Van Winkelhoff (1988) zademonstrowali ponowną kolonizację oczyszczonych miejsc 2-8 tygodni po terapii wstępnej. Podkreślają oni potrzebę regularnego i dogłębnego oczyszczania w celu stabilizacji równowagi przyzębia. Eccheveria et al. (utrata przyczepu dziąsłowego, 1983), Gantes et al. (utrata tkanki twardej zęba, 1992) i Zappa et al. (uraz miazgi) wskazali na traumę związaną z powtarzanym użyciem narzędzi mechanicznych pod dziąsłami.
Laser Er:YAG oferuje alternatywę dla zabiegów tradycyjnych dzięki swoim właściwościom fototermicznym i fotomechanicznym. Tak więc, proponujemy, aby to narzędzie było integralną częścią protokołów terapii przyzębia, razem z narzędziami konwencjonalnymi, w następujących sesjach:
_zastosowanie czynnika ujawniającego kamień nazębny w celu jego identyfikacji,
_oczyszczanie obszarów nad i pod dziąsłami (jeśli to konieczne) przy użyciu narzędzi ultradźwiękowych; uwaga: w teorii, jeżeli program jest odpowiednio zaplanowany i bierze pod uwagę wymaganą częstotliwość, nie będzie występował kamień nazębny pod dziąsłami,
_polerowanie pod i nad dziąsłami oraz oczyszczanie powietrzem w obszarach głębszych niż 4 mm,
_użycie lasera Er:YAG do oczyszczenia obszarów niedostępnych lub trudnodostępnych dla narzędzi konwencjonalnych i miejsc głębszych niż 4 mm.
Ustawienia lasera
Energia dostarczana przez wiązkę lasera daje efekty terapeutyczne. Aby ograniczyć efekty uboczne, a szczególnie efekty termiczne, energia stosowana przy terapii przyzębia powinna być słaba, gdy leczenie nie jest wykonywane, a aktywować się, gdy tego potrzebujemy. Jak wiemy, energia dostarczana przez laser Er:YAG (2,940 nm) ma bardzo wysoki stopień absorpcji. Ta właściwość fizyczna czyni Er:YAG bardzo skutecznym przy niskich poziomach energii i pozwala wyznaczać standardy w dziedzinie terapii przyzębia pośród wszystkich dostępnych w stomatologii laserów (Walsh et al., 1989).
Celem nie jest eliminacja tkanki, ale raczej usunięcie warstw, aby zwiększyć rozpuszczalność mikroorganizmów, by były dostępne dla systemu odpornościowego. 1-2 W mocy będzie wystarczające do osiągnięcia takich rezultatów z Er:YAG. Aby uniknąć podniesienia temperatury przez wielokrotną aplikację, rekomendujemy częstotliwość ok. 20 Hz. Energia dostarczana przy każdym kontakcie może wynieść 50-100 mJ.
Preferowane jest stosowanie wiązki lasera w ciągłym i płynnym ruchu skanującym. Ma on 3 korzyści:
_ograniczenie możliwych efektów termicznych,
_łatwa regulacja poziomów częstotliwości, energii oraz intensywności przepływu wody,
_brak zniekształceń wiązki laserowej i proste przełączene między różnymi programami dla tkanek miękkich i twardych
_Podsumowanie
Terapia przyzębia po wstępnym (chirurgicznym lub niechirurgicznym) leczeniu przyzębia jest integralną częścią strategii radzenia sobie z zapaleniem przyzębia, a w swojej istocie może być uważana za kluczową. W jej skład wchodzi zachowanie równowagi między florą bakteryjną i systemem odpornościowym na wstępnym etapie. Cel ten może być osiągnięty poprzez łagodne, efektywne, nieinwazyjne i regularne terapie dostosowane do potrzeb pacjenta. Wykazaliśmy też kilka istotnych wad w działaniu konwencjonalnych mechanicznych narzędzi, które są obecnie najczęściej stosowane, pozostając nadal skutecznymi. Dzięki swoim fizycznym i mechanicznym właściwościom laser Er:YAG może bez wątpienia zostać włączony do obecnie stosowanych protokołów terapii periodontologicznych.
Przez ostatnich 15 lat koncentrowałem się w mojej pracy na periodontologii. Jednak na początku mojej kariery praktykowałem wyłącznie endodoncję, a także powróciłem do praktyki implantologicznej przez ostatnie 7 lat.
Endodoncja pozwoliła mi odkryć mikroskop chirurgiczny, co z kolei umożliwiło mi rozwinięcie nieinwazyjnej techniki odkażania tkanek przyzębia, będącej przejściowym etapem pomiędzy podejściem chirurgicznym i technikami niechirurgicznymi. Obecnie, od ponad 5 lat w swoim protokole klinicznym używam zintegrowanego lasera Er:YAG. Ta technologia zapewniła mi narzędzie oferujące poziom precyzji wymagany w mikrochirurgicznym leczeniu odkażającym.
Dzięki laserowi Er:YAG pracuję w sposób bardzo efektywny, uzyskując mikroablację tkanek pod pełną kontrolą. Jego działanie przeciwzapalne i antyseptyczne są niesamowicie ważne w periodontologii.
Silna absorpcja przez wodę, z której znany jest laser Er:YAG oznacza, że jest to odpowiedni wybór do wielu zastosowań chirurgicznych, szczególnie w dziedzinie mikrochirurgii dziąseł oraz w pomocniczych przedimplantacyjnych procedurach regeneracyjnych kości. Moim zdaniem, laser Er:YAG stał się niezastąpionym narzędziem w procedurach terapeutycznych, przygotowawczych, zachowawczych i nieinwazyjnych.
embedImagecenter("Imagecenter_1_1709",1709, "large");
BRUKSELA, Belgia: Europejska Federacja Periodontologii (EFP) niedawno zleciła Economist Intelligence Unit (EIU), dostawcy usług prognostycznych i ...
Zapalenie przyzębia oznacza zniszczenie więzadła ozębnowego oraz podparcia kostnego na skutek działania stanu zapalnego. Przebieg tej choroby ...
Zapalenie przyzębia oznacza zniszczenie więzadła ozębnowego oraz podparcia kostnego na skutek działania stanu zapalnego. Przebieg tej choroby ...
Zapalenie przyzębia prowadzi zwykle do destrukcji tkanek otaczających ząb. W praktyce stomatologicznej zastosowanie technik laserowych zyskuje na ...
Zapalenie przyzębia prowadzi zwykle do destrukcji tkanek otaczających ząb. W praktyce stomatologicznej zastosowanie technik laserowych zyskuje na ...
Od ponad roku używam laser LightWalker z dużym powodzeniem i satysfakcją swoją jako lekarza i zadowoleniem pacjentów, gdyż procedury leczenia ...
Od ponad roku używam laser LightWalker z dużym powodzeniem i satysfakcją swoją jako lekarza i zadowoleniem pacjentów, gdyż procedury leczenia ...
W ciągu ostatnich 10 lat dobrze udokumentowano wykorzystanie laserów w leczeniu periodontologicznym. Lasery mogą być wykorzystywane podczas ...
W ciągu ostatnich 10 lat dobrze udokumentowano wykorzystanie laserów w leczeniu periodontologicznym. Lasery mogą być wykorzystywane podczas ...
Odsłonięcie implantów w technice dwuetapowej przy użyciu lasera Er:YAG jest metodą szybszą i lepiej tolerowaną przez pacjentów w ...
Webinarium na żywo
czw. 4 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
8:00 (CET) Warsaw
Nacho Fernández-Baca DDS, MSc
Webinarium na żywo
czw. 11 czerwca 2026
1:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East



































To post a reply please login or register