Rehabilitacja implantoprotetyczna pacjentów z rozmaitymi brakami uzębienia czy wyrostka zębodołowego stała się standardem i dla wielu metodą z wyboru. Pacjenci zachęceni opinią znajomych, modą i dostępnością zgłaszają się do klinik, często nie zdając sobie sprawy ze skali trudności leczenia, którego oczekują.
Dzięki nowoczesnym technikom obrazowania i przestrzeganiu protokołów planowania i kwalifikacji pacjentów, implantoprotetyka wypiera protetykę klasyczną i daje lekarzom oraz pacjentom wręcz nieograniczone i zupełnie nieosiągalne dawniej możliwości. Ścisłe przestrzeganie protokołów planowania i wykonania leczenia jest także niezbędne dla zapewnienia długofalowego powodzenia i uniknięcia odległych komplikacji.
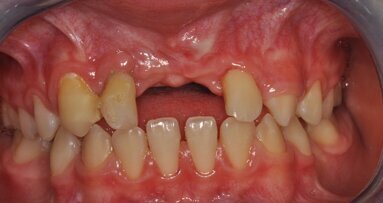
W 2011 r. do kliniki zgłosiła się 65-letnia pacjentka, użytkująca od lat protezy ruchome całkowite w obu łukach. Oczekiwania pacjentki jasno wskazywały wykonanie stałych uzupełnień zarówno w szczęce, jak i żuchwie.
W wywiadzie znamienne były wielokrotne naprawy protezy szczęki i poczucie małej stabilizacji i retencji mimo wielu wymian uzupełnień i użycia kleju do protez.
Plan leczenia
Pacjentce, zgodnie z protokołem dla bezzębia, zaproponowano wykonanie mostów Zirkonzahn opartych na 4 implantach w żuchwie i 6 w szczęce. Implanty zdecydowano wprowadzić w okolicę międzybródkową żuchwy oraz po 3 implanty obustronnie w rzucie zatok szczękowych w szczęce w celu uniknięcia skomplikowanej augmentacji w okolicy podnosowej.
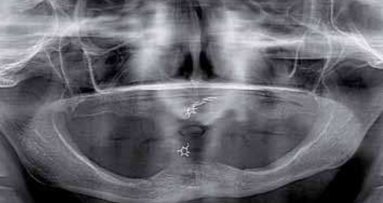
W fazie planowania leczenia wykonano badania OPG oraz CBCT. Badania uwidoczniły masywny zanik części zębodołowej wyrostka żuchwy do jej trzonu – klasa 3. Zanik ten nie wykluczał leczenia pacjentki, jednak eliminował żuchwę jako miejsce dawcze dla ewentualnych przeszczepów kości dla rehabilitacji szczeki. W szczęce uwidoczniono masywny zanik części zębodołowej wyrostka w odcinku przednim wraz ze zwiększeniem upowietrznienia zatok szczękowych i deformacją płaszczyzny powierzchni kości. Jest to obraz typowy dla pacjentów użytkujących przez lata protezy całkowite w szczęce przy współistniejącym uzębieniu resztkowym w odcinku międzybródkowym żuchwy. Taki stan nazywamy zespołem Kellego (Ryc. 1).
Taki stan jest ogromnym utrudnieniem dla leczenia protetycznego bezzębnej szczeki przez niekorzystną relację płaszczyzny pola podparcia protezy do płaszczyzny protetycznej. Znaczny stopień zaniku wyrostka w okolicy podnosowej eliminuje to miejsce z zabiegów GBR. Do rozważań pozostają zatem odcinki boczne w rzucie zatok szczękowych. W przypadku opisywanej pacjentki CBCT uwidoczniło zadowalający wymiar wertykalny przy ubytku horyzontalnym w postaci bagnetowatego szczytu wyrostka zębodołowego (Ryc. 2).
Optymalne pozycjonowanie implantu wymusza zachowanie lub stworzenie 2 mm warstwy kości na policzkowej powierzchni implantu, stąd jasna stała się w tym przypadku konieczność augmentacji horyzontalnej w odcinku bocznym. W sytuacji braku możliwości pobrania bloków kostnych z żuchwy, zaproponowano użycie bloków kości autogennej z biodra lub kości autogenicznej z banku tkanek, na co pacjentka nie wyraziła zgody.
Po analizie CBCT z szablonem protetycznym zadecydowano o zastosowaniu metody augmentacji horyzontalnej z użyciem techniki śrub namiotowych w rzutach zatok szczękowych obustronnie. Jako materiał augmentacyjny postanowiono zastosować ksenograft (Bio-Oss) zmieszany z wiórami kości autogennej pobranej z otworów osteotomijnych w żuchwie.
Po osteointegracji implantów w obu łukach ustalono wykonanie uzupełnień stałych przykręcanych w technologii Zirkonzahn.
Przebieg leczenia
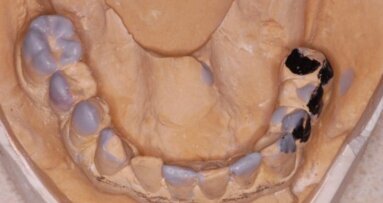
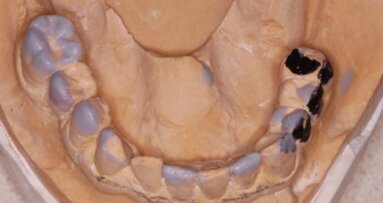
Procedurę zaczęto od ustalenia docelowego kształtu uzupełnień i pisemnej akceptacji przez pacjentkę. Wykonano nowe uzupełnienia protetyczne (Ryc. 3, 3a). Podczas pierwszej wizyty chirurgicznej w znieczuleniu miejscowym (!) 4% artycainą z adrenaliną (Septanest, Septodont) wprowadzono 4 implanty MIS Seven w okolicę bródkową. Zgodnie z planem, przy użyciu ssaka z pułapką kostną pobrano autogenny materiał z otworów ostetomijnych. Z uwagi na planowaną jednoczasową augmentację w szczęce, odstąpiono od natychmiastowego obciążania implantów mostem w żuchwie. Ranę zaopatrzono szwami węzełkowymi i dostosowano uprzednio używaną protezę.
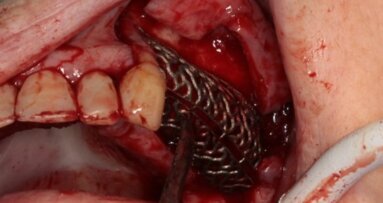
W szczęce wykonano także miejscowe znieczulenie 4% artycainą z adrenaliną (Septanest, Septodont). Odwarstwiono płat śluzówkowo-okostnowy pełnej grubości od okolicy kłów do guzów szczęki. Wprowadzono śruby do osteosyntezy (Meisinger) jako śruby namiotowe dla podtrzymania materiału augmentacyjnego. Wykorzystując piny tytanowe Pro-fix, rozpięto namioty z błony Bio-gide mocowane podniebiennie. Założono augmentat na przedsionkową powierzchnię wyrostka, uzyskując wyraźny przyrost jego szerokości, po czym ufiksowano błonę kolagenową przedsionkowo. Po masywnej mobilizacji płatów, rany zaopatrzono szwami materacowymi Gore-tex oraz węzęłkowymi materiałem Safil.
Zlecono osłonę antybiotykową Clindamycin MIP 600 x 2, Febrofen przeciwbólowo oraz krople Otrivin. Następnie wykonano elastyczne podścielenie protezy szczeki dedykowanym materiałem silikonowym. Zalecono unikanie używania protezy do czasu zdjęcia szwów.
W czasie 6-miesięcznego okresu gojenia wizyty kontrolne wyznaczono co 3 tygodnie, na kolejne podścielenia płyty protezy. Podczas okresu gojenia szczęki wykonano most Zirkonzahn w żuchwie, w postaci FixedDetachableProsthesis, na filarach typu Multi. Okres gojenia przebiegał bez powikłań (Ryc. 4).
Drugi etap chirurgiczny
Procedurę implantacji rozpoczęto od ponownej analizy uzyskanego po augmentacji podłoża kostnego w relacji zaplanowanej rekonstrukcji protetycznej. W tym celu wykonano CBCT z szablonem protetycznym określającym pozycję zębów w relacji do podłoża kostnego oraz w celu przygotowania szablonu chirurgicznego. Jest to niezmiernie ważne w sytuacji planowania prac przykręcanych i umożliwia podniebienne, a więc korzystne, umiejscowienie otworów śrub łączących (Ryc. 5-7).
Na podstawie analizy wytypowano pozycje implantów na: 16, 15, 14, 23, 25 i 26. Ustalono z pacjentką, że dla ochrony implantów przez funkcjonalne szynowanie mostem tymczasowym i uniknięcia komplikacji w gojeniu tkanek miękkich przeprowadzony zostanie zabieg implantacji z natychmiastowym funkcjonalnym obciążeniem implantów. Pacjentka, świadoma rygoru postępowania pozabiegowego, poinformowana została o konieczności utrzymywania miękkiej diety i idealnego reżimu higieny.
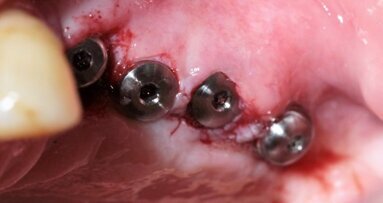
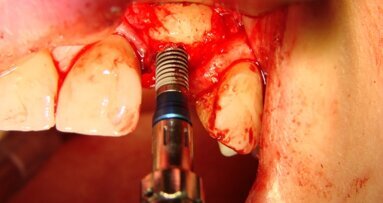
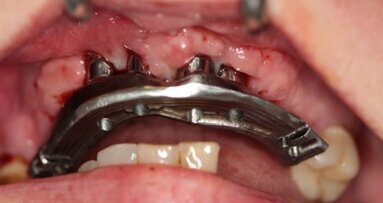
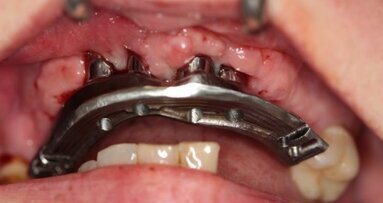
W znieczuleniu miejscowym odwarstwiono płaty pełnej grubości, uwidaczniając zadowalający stopień regeneracji wyrostka szczęki (Ryc. 8 i 9). Wykręcono śruby namiotowe (Ryc. 10 i 11) i przy użyciu szablonu chirurgicznego wprowadzono implanty Astra 3,5 x 13 mm w pozycjach 16, 15, 25 i 26 oraz implanty Astra 3,5 x 11,5 w pozycjach 14 i 13. Następnie implanty zaopatrzono w filary typu Uniabutment 20 st. o 3 mm wysokości. Ranę zaopatrzono szwami 4/0 Safil (Ryc. 12 i 13). Do filarów dokręcono tuleje i osadzono protezę, wykorzystując klucz zwarciowy dla uniknięcia dyslokacji uzupełnienia. Po polimeryzacji kompozytu łączącego (LuxatempFluorescence, DMG), zredukowano płytę protezy do mostu typu FixedDetachableProsthesis (Ryc. 14 i 15).
Ustalono 6-miesięczny okres gojenia i kontrole co 4 tygodnie. Zlecono osłonę antybiotykową Clindamycin MIP 600 x 2, Febrofen przeciwbólowo oraz krople Otrivin. Wydano zalecenia higieniczne oraz zlecono płukanie płynem Eludril. Okres gojenia przebiegał bez powikłań.
Zasadnicza faza protetyczna
Po upływie 6 miesięcy odkręcono tymczasowe uzupełnienie w szczęce. Tkanki miękkie zagojone były prawidłowo (Ryc. 16). Przystąpiono do niezmiernie ważnej fazy wycisków. Poza szczegółowym odwzorowaniem pola protetycznego, odbiciem detali i pozycji tkanek miękkich, wycisk ma też zapewnić pasywne dopasowanie uzupełnienia do elementów retencyjnych.
W tym celu opracowałem własny protokół pobierania wycisków transferowych dla rozległych prac w szczęce.
Szereg opracowań na temat wycisków w implantologii wskazuje silikony addycyjne jako najlepszy materiał wyciskowy. Silikony występują w kilku różnych stopniach twardości, co umożliwia bezpieczne ufiksowanie transferów wyciskowych i uniknięcie błędów w procedurze. Istotnym elementem jest sztywne ufiksowanie transferów. Zwyczajowo używane do tego były klucze akrylowe, co jest mało wygodne i niepraktyczne. Idealnym materiałem do tego zadania jest O-Bite firmy DMG, służący z definicji do rejestracji położeń zwarciowych. Jest to także silikon addycyjny, świetnie łączy sie z innymi silikonami oraz posiada minimalny skurcz polimeryzacyjny na poziomie 0,1%.
Do wycisku transferowego użyto silikonów Honigum (DMG). Materiały HonigumLight i HonigumHeavy na transfery, jako ostatni O-Bite, na perforowaną łyżkę wyciskową Honigum Mono. Po odkręceniu transferów uzyskano idealny wycisk (Ryc. 17-19).
Następnie, zgodnie z procedurą wykonania belek Zirkonzahn, zeskanowano modele z analogami, model uzupełnienia tymczasowego i samo uzupełnienie, a laboratorium dostarczyło gotową replikę uzupełnienia w postaci mostu. Ważne jest, aby świadomie wymodelować powierzchnię dośluzówkową w sposób zapewniający doskonałą higienę.
Po kontroli dopasowania i kontroli okluzji uzupełnienie dokręcono z siłą 15 Ncm. Otwory śrub zamknięto kompozytem Luxaflow (DMG). Leczenie zostało zakończone (Ryc. 21-25). Efekt estetyczne w pełni zadowolił pacjentkę jak i zespół (Ryc. 26 i 27). Zlecono wizyty kontrolne co 6 miesięcy. Podczas kontroli przeprowadzonej 24 miesiące po oddaniu uzupełnień wykonano kontrolne CBCT, które ujawnia zadowalający stan podłoża kostnego (Ryc. 28-29).
Podsumowanie
Kompleksowe podejście do planowania leczenia w oparciu o skany CBCT z szablonami radiologicznymi i w połączeniu z zaawansowanymi możliwościami augmentacyjnymi oraz nowoczesną techniką dentystyczną po stronie laboratorium, pozwala na bezpieczne, przewidywalne i spełniające wszystkie oczekiwania pacjenta leczenie.
Pełnoceramiczne mosty przykręcane Zirkonzahn są z całą pewnością uzupełnieniami, które pomagają naszym pacjentom odzyskać jakość życia, pewność siebie, a dzięki ich gładkości i dopasowaniu są też łatwe do utrzymania higieny, co zmniejsza znacząco liczbę odległych powikłań.
embedImagecenter("Imagecenter_1_1431",1431, "large");
Piśmiennictwo dostępne u autora.
Autor:
Maciej Drosd – ukończył studia stomatologiczne w AMG w 1997 r., w 2008 r. uzyskał tytuł specjalisty protetyki stomatologicznej. Następnie ukończył prestiżowe studia podyplomowe na Uniwersytecie we Frankfurcie, uzyskując tytuł implantologa. Nieprzerwanie od 2005 r. prowadzi wykłady i szkolenia. Jako konsultant naukowy prowadził wykłady dla HerausKulzer, DMG, AstraTech, Ab-dental w Polsce, Europie i USA. Jest członkiem PASE, zainteresowania zawodowe: stomatologia estetyczna i implantologia.
Kontakt:
Klinika stomatologii estetycznej
ul. Storczykowa 2, 87-100 Toruń
Tel.: (56) 654 60 11
ul. Starodębska 8, 87-800 Włocławek
Tel.: (56) 411 68 80
E-mail: implant@drosd.pl
www.drosd.pl
Rehabilitacja implantoprotetyczna pacjentów z rozmaitymi brakami uzębienia czy wyrostka zębodołowego stała się standardem i dla wielu metodą z ...
Zaniki kości powstałe po ekstrakcji zębów niejednokrotnie uniemożliwiają zastosowanie implantów w danej lokalizacji bez uprzedniej ...
Niewłaściwe leczenie endodontyczne prowadzi do chronicznego zapalenia tkanek okołowierzchołkowych. Nierzadko prowadzi to do wytworzenia się torbieli. W...
Jedną z metod leczenia braków w uzębieniu stałym jest autotransplantacja. Przeszczepienie zawiązka zęba zapewnia jego wyrzynanie i utrzymanie ...
Niewłaściwe leczenie endodontyczne prowadzi do chronicznego zapalenia tkanek okołowierzchołkowych. Nierzadko prowadzi to do wytworzenia się torbieli. W...
Zaniki kości powstałe po ekstrakcji zębów niejednokrotnie uniemożliwiają zastosowanie implantów w danej lokalizacji bez uprzedniej ...
W prezentowanym przypadku opisano leczenie implantoprotetyczne 49-letniego, niepalącego mężczyzny. Życzeniem pacjenta było wykonanie pełnej ...
W prezentowanym przypadku opisano leczenie implantoprotetyczne 49-letniego, niepalącego mężczyzny. Życzeniem pacjenta było wykonanie pełnej ...
U 50-letniej pacjentki stwierdzono brak uzębienia w odcinku przednim szczeki w strefie estetycznej przy istniejącej wadzie zgryzu kl. II wg Angle’a....
U 50-letniej pacjentki stwierdzono brak uzębienia w odcinku przednim szczeki w strefie estetycznej przy istniejącej wadzie zgryzu kl. II wg Angle’a....
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
8:00 (CET) Warsaw
Nacho Fernández-Baca DDS, MSc
Webinarium na żywo
czw. 11 czerwca 2026
1:00 (CET) Warsaw
Webinarium na żywo
czw. 11 czerwca 2026
7:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East



































To post a reply please login or register