Autorzy prezentują 2 przypadki leczenia chirurgicznego obwodowych ziarniniaków olbrzymiokomórkowych oraz ich krótką charakterystykę w oparciu o literaturę. Zmiany zostały potwierdzone wycinkami próbnymi, a następnie usunięte chirurgicznie w sposób optymalnie radykalny. Ostateczne badania guzów potwierdziły wcześniejsze rozpoznania. W okresie od 6 miesięcy do 5 lat obserwacji nie odnotowano wznowy.
Nadziąślaki (epulis) są zaliczane do niezłośliwych guzów tkanek miękkich wyrostków zębodołowych szczęk i części zębodołowej żuchwy. W kontekście etiologii, która nie jest jednoznacznie określona uważa się, iż nie są one nowotworami, lecz powstają wtórnie w wyniku przewlekłego drażnienia tkanek. Do czynników drażniących można zaliczyć m.in. nieprawidłowo wykonane wypełnienia, stany zapalne przyzębia i ruchome uzupełnienia protetyczne. Również w etiologii podaje się wpływ zmian hormonalnych i immunologicznych. Termin „nadziąślak” ma charakter kliniczny i odnosi się do lokalizacji zmiany. Umiejscowienie dotyczy najczęściej odcinków uzębionych, rzadziej fragmentów wyrostków pozbawionych zębów. Częściej chorują kobiety niż mężczyźni(1.5-2:1).1-3
Histologicznie nadziąślaki wywodzą się z tkanek przyzębia. W odniesieniu do budowy komórkowej niektórych z nich bardziej prawidłowym określeniem jest ziarniniak.8 Wg klasyfikacji histopatologicznej można wyróżnić 4 typy guzów:
Ziarniniak naczyniowy (pyogenic granuloma, angiogranuloma lub epulis inflammatoria) charakteryzuje się szybkim rozrostem na skutek lokalnego działania czynników drażniących i skłonnością do krwawień. Występuje w ¾ przypadków w obrębie szczęki, rzadko w żuchwie. Histologicznie stwierdza się ziarninę z obecnością granulocytów obojętnochłonnych. Odczynowy charakter odróżnia zmianę od zapalenia dziąseł, które jest wywoływane przez zakażenia bakteryjne.
Obwodowy ziarniniak olbrzymiokomórkowy/nadziąślak olbrzymiokomórkowy (peripheral giant cell granuloma – PGCG) – guz o nieregularnej powierzchni ze skłonnością do owrzodzeń i krwawień. Histologicznie stwierdza się obecność nierównomiernie ułożonych wielojądrzastych komórek olbrzymich, które mogą wykazywać aktywność osteoklastyczną i prowadzić do powierzchownej erozji tkanki kostnej. Ponadto stwierdza się nieliczne fibroblasty i włókna kolagenowe.
Nadziąślak włóknisty (peripheral ossifying fibroma) – wolnorosnąca zmiana o barwie tkanek otaczających, naśladująca zapalenie dziąseł. W obrazie mikroskopowym dominuje tkanka łączna.
Ropień dziąsła (parulis) – uszkodzenie jamy ustnej mające postać grudki wypełnionej treścią ropną. Klinicznie mogą wystąpić objawy zapalne o charakterze ostrym. W obrazie histopatologicznym występuje tkanka ziarninowa z dużą ilością naczyń włosowatych.5-7
Wzrost nadziąślaków ma charakter egzofityczny. Posiadają one przeważnie gładką powierzchnię oraz szypułę, która wnika do kieszonki dziąsłowej. Co ciekawe, ziarniniak naczyniowy wykazuje relatywnie dużą skłonność do krwawień pod wpływem niewielkich urazów i może przechodzić w postać włóknistą. Istnieje przypuszczenie, iż ziarniniak naczyniowy i nadziąślak włóknisty mogą być kolejnymi stadiami rozwoju tej samej zmiany o charakterze rozrostowym.1,7 Guzy powinny być wstępnie różnicowane histopatologicznie z nowotworami złośliwymi, jak np.: rak płaskonabłonkowy lub angiosarcoma. Także w diagnostyce różnicowej należy uwzględnić tzw. guz brunatny żuchwy w przebiegu nadczynności przytarczyc, który można potwierdzić wstępnie badaniem poziomu wapnia w surowicy krwi. Nadziąślaki mogą być także jednym z objawów zespołu Klippla-Trénaunaya-Webera.6,7
W aspekcie histologicznym należy także, co niezwykle istotne, uwzględnić wewnątrzkostną zmianę olbrzymiokomórkową (central giant cell lesion – CGCL). Jest to guz o niemal identycznym obrazie histologicznym jak obwodowy ziarniniak olbrzymiokomórkowy, jednak może wykazywać agresywność kliniczną, charakteryzującą się proliferacyjnym wzrostem o dynamicznym przebiegu powodującym naciekanie i niszczenie kości oraz tkanek miękkich. Przez lata uważano, iż właśnie nadziąślak/ziarniniak olbrzymiokomórkowy stanowi zewnątrzkostny wariant CGCL, jednak ze względu na odmienną morfogenezę nie uwzględniono obwodowego ziarniniaka olbrzymiokomórkowego w grupie nowotworów zębopochodnych. Olbrzymiokomórkowa zmiana wewnątrzkostna mimo identycznej histologii jest jednak nowotworem, ze względu na zdolność do niszczenia tkanki kostnej i miękkiej oraz występowanie, oprócz postaci nieagresywnej, także wariantu agresywnego, który klinicznie zachowuje się jak klasyczny nowotwór półzłośliwy. Wzrost guza i perforacja na zewnątrz kości do tkanek miękkich często powodują pomyłki diagnostyczne w kierunku błędnego rozpoznania obwodowego ziarniniaka olbrzymiokomórkowego.8
Przypadek 1
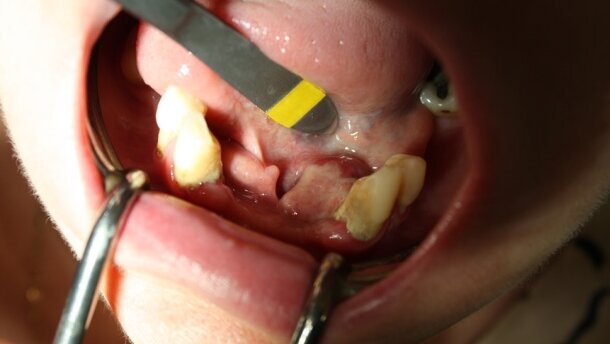
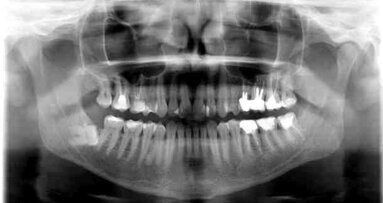
54-letnia pacjentka zgłosiła się do poradni chirurgii stomatologicznej, skierowana z poradni lekarza rodzinnego, celem diagnostyki i leczenia zmiany okolicy dna jamy ustnej. W wywiadzie ustalono, iż zmiana osiągnęła obecne wymiary przez powolny wzrost w okresie ok. 12 miesięcy (Ryc. 1). Pacjentka nie używała protez ruchomych, stwierdzono jednak zaawansowany periodontitis. Ponadto, pacjentka przebyła 6 miesięcy temu ostry zespół wieńcowy z zawałem i leczenie inwazyjne w postaci założonego stentu powlekanego lekiem (DES – drug elating stent). Pozostawała na podwójnej, wtórnej terapii przeciwpłytkowej (kwas acetylosalicylowy 75 mg + klopidogrel 75 mg na dobę). W oparciu o własne doświadczenia, utrzymano u pacjentki terapię przeciwpłytkową.9 Pobrano w znieczuleniu miejscowym 4% artykainą z dodatkiem noradrenainy wycinek próbny, który utrwalono 10% formaliną. Otrzymano wynik: epulis gigantocelullaris. Nie stwierdzono w rtg cech lizy tkanki kostnej.
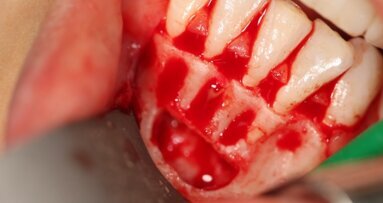
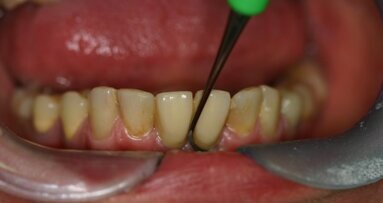
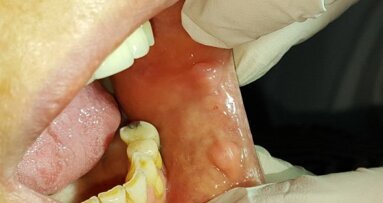
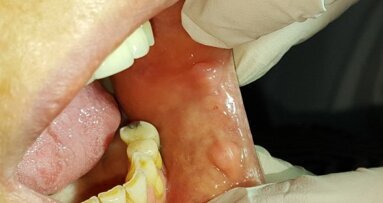
W znieczuleniu miejscowym 4% artykainą z dodatkiem noradrenaliny usunięto operacyjne guz wraz z zębami paradontalnymi 33 i 34 oraz marginesem obwodowym 2 mm zdrowej tkanki miękkiej. Ponadto, stwierdzono nieregularną strukturę podłoża kostnego po usunięciu nadziąślaka, co mogłoby sugerować jego potencjalną aktywność osteoklastyczną. Wobec tego wykonano zapobiegawczo mechaniczny kiretaż kości w otoczeniu zmiany na głębokość ok. 1 mm przy użyciu frezów z węglików spiekanych. Ranę pokryto zmobilizowanym płatem bez napięcia i zaopatrzono szwami z polidioksanonu w rozmiarze 5-0 (Ryc. 2-4). W czasie zabiegu nie zaobserwowano zwiększonego krwawienia. W badaniu histopatologicznym całości guza potwierdzono wstępne rozpoznanie z wycinka (Ryc. 5).
Po zabiegu zalecono pacjentce stosowanie roztworu chlorheksydyny do płukania jamy ustnej i doraźnie meloxicam w dawce 15 mg/dobę. Gojenie przebiegało bez powikłań, nie odnotowano krwawień miejscowych. Szwy usunięto w 7. dobie po operacji. Obserwacja 5-letnia z wizytami kontrolnymi co 6 miesięcy nie wykazała wznowy ziarniniaka.
Przypadek 2
52-letni pacjent, ogólnie zdrowy, skierowany do poradni chirurgii stomatologicznej z poradni ogólnostomatologicznej. Podawał pojawienie się i powiększanie przez ok. 8 miesięcy zmiany okolicy zęba 34. Potwierdzono obecność zmiany o kształcie elipsoidalnym, wnikającej szypułą do kieszonki zęba 34 i położoną dystalnie (Ryc. 6). Pobrano w znieczuleniu miejscowym 4% artykainą z dodatkiem noradrenainy wycinek próbny, utrwalony 10% formaliną. Otrzymano wynik: epulis gigantocelullaris. Także tutaj nie stwierdzono w rtg cech lizy tkanki kostnej.
W znieczuleniu miejscowym 4% artykainą z dodatkiem noradrenaliny usunięto operacyjne guz wraz z zębem 34. Ponadto, uwidoczniono niewielkie „poszarpane” fragmenty blaszki przedsionkowej i okolicy dystalnej zębodołu 34. Wykonano dodatkowo obwodową ostektomię w otoczeniu guza z wykorzystaniem narzędzi maszynowych, analogicznie jak w opisanym wcześniej przypadku. Ranę pokryto zmobilizowanym i przesuniętym dystalnie płatem bez napięcia i zaopatrzono szwami z polidioksanonu w rozmiarze 4-0 oraz w okolicy zęba 33 nylonem 6-0 (Ryc. 7-9). Badanie histopatologiczne całego guza potwierdziło rozpoznanie z wycinka próbnego (Ryc. 10-11).
Pacjent stosował po zabiegu płukankę doustną zawierająca chlorheksydynę i doraźnie ketoprofen w dawce dobowej 400 mg. W gojeniu pooperacyjnym nie odnotowano powikłań miejscowych ani ogólnoustrojowych. Szwy zostały usunięte w 7. dobie po zabiegu. W 6-miesięcznej obserwacji klinicznej nie odnotowano cech wznowy guza. Pacjent będzie poddany dalszej kontroli klinicznej w odstępach czasowych 6 miesięcy.
Dyskusja
Leczenie ziarniniaków jest powszechnie praktykowane w chirurgii jamy ustnej. Zmiany te nie stanowią w większości przypadków trudności diagnostycznych i leczniczych. Ograniczony zasięg pozwala na ich wycięcie z niewielkim marginesem zdrowych tkanek. W zaprezentowanych przypadkach usunięcie guzów wraz z zębami znajdującymi się w ich zasięgu, tkanką miękką i mechanicznym kiretażem kostnym znajduje racjonalne uzasadnienie. Autorzy uważają, iż zabiegi operacyjne zostały wykonane optymalnie pod kątem ich radykalności. W pierwszym przypadku obserwacja 5-letnia nie wykazała żadnych cech wznowy, w przypadku drugim, w okresie 6 miesięcy także nie odnotowano nawrotu guza.
Podobnie wykonywane operacje radykalne nadziąślaków są prezentowane w piśmiennictwie. Ponadto, w niektórych przypadkach nieradykalne postępowanie chirurgiczne może być przyczyną wznowy guza, co również jest opisywane w literaturze przedmiotu.
Potwierdzeniem może być przypadek opisany przez Hryniewiecką i wsp. Autorzy usunęli znacznych rozmiarów nadziąślaka zapalnego (ziarniniaka naczyniowego) w odcinku przednim żuchwy u 53-letniej kobiety. Pacjentka była wcześniej poddana zabiegowi laserowego usunięcia zmiany. Postępowanie to okazało się jednak niewystarczające, ponieważ doszło do masywnej wznowy guza, który osiągnął niebagatelny rozmiar 10 x 40 mm! Przeprowadzony zabieg obejmował wycięcie nadziąślaka wraz z marginesem tkanek miękkich oraz usunięcie zębów: 33, 32, 43 i 44 znajdujących się w jego świetle, a ponadto kiretażem podłoża kostnego. Ostateczny wynik badania histopatologicznego potwierdził rozpoznanie wstępne. Nie odnotowano cech wznowy w okresie do 6 miesięcy. Autorzy zwracają uwagę na konieczność wykonywania zabiegów radykalnych, szczególnie w przypadkach występowania zmian o znacznych rozmiarach.10
Leczenie chirurgiczne obwodowego ziarniniaka olbrzymiokomórkowego z zastosowaniem lasera diodowego zaprezentowali Mir i wsp. 45-letnia pacjentka została poddana zabiegowi w znieczuleniu miejscowym. Usunięto ziarniniaka z obszaru przedniego żuchwy z wykorzystaniem promienia laserowego o szerokości 980 nm, strukturze 400 µ oraz mocy 2 W i potwierdzono w badaniu histopatologicznym. Jakkolwiek autorzy uważają zastosowanie lasera za wystarczająco skuteczne, to w czasie 6-miesięcznej obserwacji, po 3 miesiącach doszło do nawrotu choroby. Pacjentka została poddana reoperacji z zastosowaniem tej samej procedury.11
Interesujący przypadek występowania mnogich nadziąślaków olbrzymiokomórkowych w obrębie dziąsła szczęk i żuchwy został przedstawiony przez Matuszewskiego i wsp. Usunięto 2 kilkucentymetrowe zmiany u 73-letniego chorego w znieczuleniu ogólnym z zastosowaniem elektrokoagulacji i klasycznych narzędzi ręcznych. Wynik badania histopatologicznego potwierdził obecność zarówno w zakresie szczęki, jak i żuchwy peripheral giant cell granuloma. Autorzy zwracają uwagę na fakt, iż dzięki zastosowaniu diatermii i zmniejszeniu zasięgu operacji nie wykonywano plastyki płatowej dziąseł.6
Niezwykle rzadki, a przez to niezmiernie interesujący opis wzrostu obwodowego ziarniniaka olbrzymiokomórkowego znajdujemy w pracy Peñarrocha-Diago i wsp. Guz rozwinął się w obrębie dziąsła żuchwy, pod stałym uzupełnieniem protetycznym opartym na implantach śródkostnych! Doprowadziło to do powstania periimplantitis wszczepów znajdujących się w kontakcie ze zmianą. Przeprowadzono radykalne usunięcie ziarniniaka oraz jednoczasowo chirurgię regeneracyjną ubytku kostnego i odsłoniętych powierzchni wszczepów. Charakter histologiczny zmiany potwierdzono w standardowym badaniu. W okresie 12 miesięcy obserwacji nie odnotowano powikłań. Autorzy podkreślają jednocześnie, iż do momentu publikacji w literaturze odnotowano jedynie 11 podobnych przypadków!12
W kontekście oceny radykalności leczenia chirurgicznego, ciekawej analizy dokonał Motamedi i wsp. W wieloośrodkowym badaniu retrospektywnym z okresem czasowym 1-18 lat porównano leczenie radykalne obwodowych ziarniniaków olbrzymiokomórkowych i wewnątrzkostnych zmian olbrzymiokomórkowych. W leczeniu stosowano odpowiednio kiretaż kostny i częściową resekcję kości. Uzyskano pozytywne wyniki w leczeniu PGCG na poziomie 98.71% oraz w leczeniu CGCL 96.39%, co świadczy o dużej skuteczności takiego sposobu postępowania.13
Warto także zaznaczyć, iż w leczeniu olbrzymiokomórkowej zmiany wewnątrzkostnej CGCL stosuje się bardziej radykalne metody, jak chociażby resekcja kości objętej guzem z marginesem 5 mm, wyłyżeczkowanie zmiany z usunięciem zębów lub zawiązków z nią kontaktujących. Duże znaczenie mają tu jednak także nieinwazyjne metody alternatywne. Stosuje się śródkostne iniekcje glukokortykosteroidów, donosowe aplikacje kalcytoniny oraz interferonu-2α, a także wykorzystuje działanie leków o właściwościach antyangiogennych z bardzo dobrymi wynikami.8,14-16
Ponadto, niektórzy klinicyści, jak np. zespół Bataineh’a uznają usuwanie wewnątrzkostnych zmian olbrzymiokomórkowych z kiretażem kości i marginesem zdrowych tkanek miękkich za optymalne w kontekście radykalizacji. U 18 chorych w przedziale wiekowym 10-46 lat z miejscowymi objawami zapalnymi powodowanymi przez guzy wykonano ich usunięcie z zastosowaniem powyżej opisanego protokołu. Średnica usuwanych zmian wyniosła 27-100 mm. W średniej obserwacji pooperacyjnej 3.9 lat odnotowano 1 przypadek wznowy.17
Także potwierdzeniem wspomnianego protokołu leczenia CGCL jest doniesienie Theologie-Lygidakis i wsp. dotyczące CGCL u dzieci do 13 r.ż. U 12 chorych wykonano wyłuszczenie guzów z obwodową ostektomią. W okresie 10 lat odnotowano 2 wznowy, jednak o dużo mniejszych rozmiarach, przez co ponowne leczenie chirurgiczne mogło być porównywalnie radykalne.18
W konkluzji powyższych rozważań i w oparciu o zaprezentowane przypadki oraz przykłady z literatury przedmiotu można wnioskować, iż zastosowane procedury chirurgiczne okazały się optymalne w zakresie ich radykalności. Wprawdzie usunięto zmiany wraz z zębami znajdującymi się w ich kontakcie, jednak nie odnotowano wznowy, co oszczędza pacjentom konieczności wykonywania reoperacji. Pozostaje jednak pytanie, czy takie postępowanie mogłoby być tzw. złotym standardem w leczeniu ziarniniaków olbrzymiokomórkowych. Potrzebne w tym celu byłyby wieloośrodkowe badania kliniczne.
Także doniesienia na temat nieinwazyjnych metod leczenia wewnątrzkostnych zmian olbrzymiokomórkowych mających niemalże identyczną budowę histologiczną z ziarniniakami olbrzymiokomórkowymi skłaniają do postawienia pytania, czy podawanie śródguzowe sterydów, interferonu lub leków hamujących angiogenezę mogłoby być tak samo skuteczne w leczeniu PGCG. Wymagałoby to jednak wykonania szczegółowego panelu badań w tym kierunku.
Autorzy:
Damian Dudek, Andrzej Gruźlewski, Anna Maria Oleksiejuk, Hanna Kluziak-Muszarska
Oddział Chirurgii Szczękowo-Twarzowej i Poradnia Chirurgii Stomatologicznej Regionalnego Centrum Stomatologii, Toruń, ul. Konstytucji 3-go Maja 42. Koordynator: dr n. med. Jerzy Jakubiak
Damian Dudek
NZOZ „Artmedica” Poradnia Chirurgii Stomatologicznej, Toruń, ul. Szosa Chełmińska 166
Damian Dudek, Edyta Reichman-Warmusz, Janusz Myrda, Marta Nowak, Mateusz Ożóg
Katedra Histologii i Embriologii, Śląski Uniwersytet Medyczny, Zabrze-Rokitnica, ul. Jordana 19. Kierownik: prof. dr hab. n. med. Romuald Wojnicz
Piśmiennictwo:
1. Savage NW, Daly CG. Gingival enlargements and localized gingival overgrowths. Australian Dent J 2010; 55: 55-60.
2. Rezvani G, Azarpira N, Bita G, Zeynab R. Proliferative activity in oral pyogenic granuloma: A comparative immunohistochemical study. Indian J Pathol Microbiol 2010; 3: 403-7.
3. Fowler Craig B. Benign and malignant neoplasms of the periodontium. Periodontology 2000; vol. 21, 1999, 33-83.
4. Salum FG, Yurgel LS, Cherubini K, de Figueiredo MA, Medeiros IC, Nicola FC. Pyogenic granuloma, peripheral giant cell granuloma and peripheral ossi¬fying fibroma: retrospective analysis of 138 cases. Minerva Stomatol 2008; 57: 227-232.
5. Barnes L, Eveson JW, Reichart P, Sidransky D. Pathology and Genetics Head and Neck Tumours. Lyon. IARCPress. 2005.
6. Matuszewski D, Kaczmarczyk I, Kaczmarczyk D. Mnogi nadziąślak olbrzymiokomórkowy – opis przypadku. Pol Przegl Otorynolaryngol 2015; 1: 44-47.
7. Olczak-Kowalczyk D et al. Guz brunatny żuchwy i szczęki w przebiegu wtórnej nadczynności przytarczyc u pacjenta po przeszczepieniu nerki – własne obserwacje. Czas Stomatol 2009; 10: 816-823.
8. Kaczmarzyk T, Stypułkowska J, Tomaszewska R, Czopek J. Nowotwory zębopochodne i guzy nowotworopodobne kości szczękowych. Kwintesencja. Warszawa. 2009.
9. Dudek D et al. Response to Dual Antiplatelet Therapy Does Not Impact Bleeding Risk in Patients Undergoing Oral Surgery after Acute Coronary Syndromes. Cardiology 2015; 2: 119-123.
10. Hryniewiecka L, Popowski W, Wojtowicz A. Rzadki przypadek rozległego nadziąślaka zapalnego w żuchwie – opis przypadku. Nowa Stomatol 2011; 2: 77-80.
11. Mir M, Mojahedi M, Tuner J, Mansour A, Shabani S, Shabani M. Chirurgia peryferyjnego ziarniniaka olbrzymiokomórkowego przy użyciu lasera diodowego. Laser 2014; 4: 36-38.
12. Peñarrocha-Diago MA, Cervera-Ballester J, Maestre-Ferrín L, Peñarrocha-Oltra D. Peripheral giant cell granuloma associated with dental implants: clinical case and literature review. J Oral Implantol. 2012 Sep; 38 Spec No:527-32. doi: 10.1563/AAID-JOI-D-11-00143. Epub 2012 Jun 19.
13. Motamedi MH, Talesh KT, Jafari SM, Khalifeh S.Peripheral and central giant cell granulomas of the jaws: a retrospective study and surgical management. Gen Dent 2010; 6: 246-251.
14. de Lange J, van Rijn RR, van den Berg H, van den Akker HP. Regression of central giant cell granuloma by a combination of imatinib and interferon: a case report. Br J Oral Maxillofac Surg. 2009 Jan; 47(1): 59-61. doi: 10.1016/j.bjoms.2008.05.013. Epub 2008 Jul 24.
15. Collins A. Experience with anti-angiogenic therapy of giant cell granuloma of the facial bones. Ann R Australas Coll Dent Surg. 2000; 15: 170-175.
16. Allon DM, Anavi Y, Calderon S. Central giant cell lesion of the jaw: nonsurgical treatment with calcitonin nasal spray. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009 Jun; 6: 811-818.
17. Bataineh AB, Al-Khateeb T, Rawashdeh MA. The surgical treatment of central giant cell granuloma of the mandible. J Oral Maxillofac Surg 2002; 7: 756-761.
18. Theologie-Lygidakis N, Telona P, Michail-Strantzia C, Iatrou I. Treatment of central giant-cell granulomas of the jaws in children: conservative or radical surgical approach? J Craniomaxillofac Surg. 2011 Dec;39(8):639-44. doi: 10.1016/j.jcms.2010.11.010. Epub 2011 Jan 3.
Celem niniejszego artykułu jest przedstawienie wykorzystania CBCT w postępowaniu przygotowawczym do zabiegu implantacji oraz logicznego ciągu ...
Autorzy prezentują 2 przypadki wystąpienia torbieli korzeniowych u 27-letniego mężczyzny i 26-letniej kobiety. Powolny i rozprężający wzrost zmian ...
Złamane narzędzia wewnątrz kanału stanowią wyzwanie dla każdego endodonty. Poziom trudności w ich usuwaniu waha się w zakresie od zaskakująco ...
Ze względu na efektywność leczenia implantologia i implantoprotetyka stały się najnowocześniejszymi metodami leczenia braków zębowych, ...
Autorzy przedstawiają 2 rzadkie przypadki powikłań jatrogennych powstałych podczas wykonywania standardowych zabiegów chirurgii jamy ustnej oraz ...
Autorzy przedstawiają 2 rzadkie przypadki powikłań jatrogennych powstałych podczas wykonywania standardowych zabiegów chirurgii jamy ustnej oraz ...
Wraz ze wzrostem liczby wprowadzanych implantów, zwiększa się liczba zapalnych komplikacji, jak np. zapalenie błony śluzowej wokół ...
Lasery dużej mocy, w tym laser CO2, znajdują coraz szersze zastosowanie w stomatologii, w tym w chirurgii stomatologicznej.1 Ze względu na wysokie ...
Lasery dużej mocy, w tym laser CO2, znajdują coraz szersze zastosowanie w stomatologii, w tym w chirurgii stomatologicznej.1 Ze względu na wysokie ...
Opublikowano wiele badań dotyczących związku między próchnicą a różnymi czynnikami kontekstowymi rodziny, jednak podobne badania dotyczące chorób ...
Webinarium na żywo
pon. 8 czerwca 2026
6:00 (CET) Warsaw
Webinarium na żywo
pon. 8 czerwca 2026
7:00 (CET) Warsaw
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinarium na żywo
pon. 8 czerwca 2026
8:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
5:00 (CET) Warsaw
Webinarium na żywo
śro. 10 czerwca 2026
8:00 (CET) Warsaw
Nacho Fernández-Baca DDS, MSc
Webinarium na żywo
czw. 11 czerwca 2026
1:00 (CET) Warsaw
Webinarium na żywo
czw. 11 czerwca 2026
7:00 (CET) Warsaw



 Austria / Österreich
Austria / Österreich
 Bośnia i Hercegowina / Босна и Херцеговина
Bośnia i Hercegowina / Босна и Херцеговина
 Bułgaria / България
Bułgaria / България
 Chorwacja / Hrvatska
Chorwacja / Hrvatska
 Czechy i Słowacja / Česká republika & Slovensko
Czechy i Słowacja / Česká republika & Slovensko
 Francja / France
Francja / France
 Niemcy / Deutschland
Niemcy / Deutschland
 Grecja / ΕΛΛΑΔΑ
Grecja / ΕΛΛΑΔΑ
 Węgry / Hungary
Węgry / Hungary
 Włochy / Italia
Włochy / Italia
 Holandia / Nederland
Holandia / Nederland
 nordycki / Nordic
nordycki / Nordic
 Polska / Polska
Polska / Polska
 Portugalia / Portugal
Portugalia / Portugal
 Rumunia i Mołdawia / România & Moldova
Rumunia i Mołdawia / România & Moldova
 Słowenia / Slovenija
Słowenia / Slovenija
 Serbia i Czarnogóra / Србија и Црна Гора
Serbia i Czarnogóra / Србија и Црна Гора
 Hiszpania / España
Hiszpania / España
 Szwajcaria / Schweiz
Szwajcaria / Schweiz
 indyk / Türkiye
indyk / Türkiye
 Wielka Brytania i Irlandia / UK & Ireland
Wielka Brytania i Irlandia / UK & Ireland
 Międzynarodowy / International
Międzynarodowy / International
 Brazylia / Brasil
Brazylia / Brasil
 Kanada / Canada
Kanada / Canada
 Ameryka Łacińska / Latinoamérica
Ameryka Łacińska / Latinoamérica
 USA / USA
USA / USA
 Chiny / 中国
Chiny / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Wietnam / Việt Nam
Wietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
Algieria, Maroko i Tunezja / الجزائر والمغرب وتونس
 Bliski Wschód / Middle East
Bliski Wschód / Middle East




































To post a reply please login or register